سازمان بهداشت جهانی ماهها پیش درخصوص گسترش بیماری آبله میمون به تمام کشورها هشدار داده بود. این بیماری در برخی از کشورهای آفریقایی شایع بوده، اما هر از گاهی هم در مناطق دیگر شیوع پیدا میکند
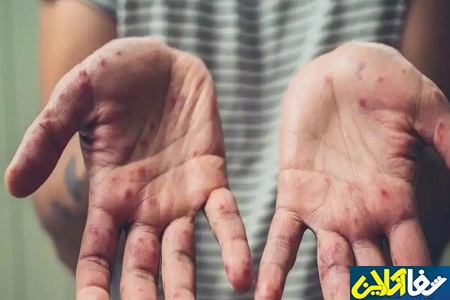
شفاآنلاین>سلامت>سازمان بهداشت جهانی ماهها پیش درخصوص گسترش بیماری آبله میمون به تمام کشورها هشدار داده بود. این بیماری در برخی از کشورهای آفریقایی شایع بوده، اما هر از گاهی هم در مناطق دیگر شیوع پیدا میکند. حال روز سهشنبه ۲۵ مرداد ماه، اولین مورد آبله میمون در ایران شناسایی شد.
به گزارش شفاآنلاین:بیمار یک زن ۳۴ ساله ساکن جنوب غرب اهواز است که پس از مثبتشدن نتیجه آزمایشاش، در قرنطینه قرار گرفت. شناسایی این مورد با همکاری شخص مبتلا و خانواده او از طریق مشاهده ضایعات پوستی بیمار صورت گرفته است؛ بیمار بلافاصله قرنطینه شده و با تایید آزمایشهای اولیه و نهایی، در حال طی کردن دوره بیماری خود در منزل است. در همین راستا سیدمحمد علوی، معاون بهداشت دانشگاه علوم پزشکی جندیشاپور اهواز نیز گفت: «از آنجایی که تشخیص قطعی بیماری از طریق انجام تستهای پیچیده بیوملکولی وسکونسینگ پیشرفته و توسط انستیتو پاستور تهران انجام میشود و همچنین نظر به اینکه بر اساس مقررات بینالمللی گزارش اولین مورد بیماری در کشور باید از طریق سخنگوی وزارت و یا بالاترین مقام مسوول وزارت بهداشت انجام گردد، لذا معاونت بهداشت دانشگاه علوم پزشکی جندیشاپور اهواز با هماهنگی کامل با وزارت متبوع اقدامات لازم را به عمل آورد.»
علوی افزود: «مورد کشفشده در سیستم درمانی دانشگاه علوم پزشکی اهواز بستری نبوده بلکه از بیماران سرپایی اهل و ساکن یکی از استانهای شمال غربی کشور بوده که همسر وی سابقه مسافرت به کانادا داشته و ظاهرا از وی مبتلا شده است. کلیه اقدامات لازم جهت پایش این بیماری در حال اجرا بوده و هیچگونه مورد بستری در بیمارستانهای استان وجود ندارد.» این در حالی است که سازمان جهانی بهداشت اخیرا به دلیل شیوع بالاتر از حدانتظار این بیماری در جهان، وضعیت اضطراری بینالمللی اعلام کرده است. در چند ماه اخیر، تاکنون بیش از ۳۴ هزار مورد بیماری از ۸۲ کشور دنیا گزارش شده است. در همسایگی ایران نیز کشورهای قطر، امارات، عربستان، ترکیه و لبنان نیز این بیماری را در ماههای گذشته گزارش کردهاند. البته با وجود افزایش موارد گزارششده بیماری، تعداد مرگ گزارششده از این بیماری در دنیا بسیار کم بوده است. بیماری آبله میمونی خود بهبودشونده است و مهمترین روش انتقال بیماری، تماس طولانیمدت از جمله تماس جنسی است. افراد مشکوک به آبله میمونی و دارای سابقه تماس با فرد مشکوک یا قطعی مبتلا به آبله میمونی باید به مراکز بهداشتی درمانی مراجعه کنند. از سوی برخی پزشکان عفونی انتقال این ویروس از حیوان به انسان و بالعکس را تایید کردند. به همین دلیل پزشکان عفونی به افرادی که حیوان خانگی دارند نیز هشدار دادهاند. از طرفی به عقیده برخی پزشکان عفونی آبله میمون میتواند کشنده باشد. برخی از گونههای آبله میمون دارای نرخ مرگ و میر از
۱ تا ۱۰ درصد [بر اساس دادههای موجود] در برخی از کشورهای آفریقایی هستند.
این بیماری از طریق تماس نزدیک و قرار گرفتن در معرض قطرات تنفسی، ضایعات پوستی یا مایعات بدن فرد آلوده منتقل میشود. انتقال ویروس همچنین میتواند از طریق جفت از مادر به جنین (که میتواند منجر به آبله میمون مادرزادی شود) یا طی تماس نزدیک در حین تولد و پس از تولد رخ دهد. علائم اولیه آبله میمون شامل تورم غدد لنفاوی، تب، دردهای عضلانی و ضایعات پوستی است که ممکن است در ابتدا با آبلهمرغان یا حتی بیماریهای مقاربتی اشتباه گرفته شود. در چنین وضعیتی به گفته پزشکان عفونی چند روز بعد، تاولهای پوستی ظاهر میشود که شبیه آبلهمرغان است. ضایعات پوستی ممکن است از صورت شروع شود و به تدریج در سایر نقاط بدن گسترش یابد.
مدت زمان ابتلا به عفونت تا بروز علائم
آبله میمون مدتزمان کمون (نهفتگی) طولانی دارد. این بدان معناست که پس از قرارگرفتن در معرض ویروس ممکن است بین ۴ تا ۲۱ روز طول بکشد تا بیماری ایجاد شود. ضایعات پوستی یک یا دو هفته بعد خشک میشوند و روند بهبودی ادامه مییابد. در مجموع، عفونت آبله میمون دو تا چهار هفته طول میکشد. افراد آلوده پس از بهبودی تمام ضایعات پوستیشان دیگر ناقل نیستند و در این مرحله، ویروس قابلیت سرایت به دیگران را ندارد. به گفته محققان متخصص اپیدمیولوژی دقیقترین و بهترین روش برای تشخیص آبله میمونی تهیه نمونه از تاولهای پوستی ایجاد شده است. این نوع آزمایش باید توسط پرسنل تخصصی و از طریق انجام تست PCR در آزمایشگاه انجام شده و ایمنی افراد به طور کامل رعایت شود. به این صورت که از سطح ضایعه نمونه برداشته میشود و آزمایش ویروسشناسی برای تشخیص آبله انجام میگیرد. البته این ویروس برخلاف بیماری کرونا تشخیص اختصاصی چندانی ندارد؛ چرا که تستهای مبتنی بر آنتیژن و آنتیبادی برای تشخیص این ویروس کارساز نیست. بنابراین نمیتوان از طریق نمونه خون راهی برای شناسایی این بیماری پیدا کرد.
دو گونه آبله میمون وجود دارد؛ سویهای که در چندین کشور در غرب آفریقا بومی است و در سال ۲۰۲۲ در خارج از آفریقا شیوع پیدا کرده است، شدت کمتری نسبت به سویهای دارد که در حوزه کنگو رخ میدهد. سویه فعلی شبیه به آنچه در کشورهای غرب آفریقا دیده میشود، است؛ این سویه تاکنون باعث بیماری خفیف در اکثر افراد آلوده به ویروس شده است. اگرچه بسیاری از موارد ابتلا خود به خود برطرف میشوند، اما افرادی که شدت بیماری در آنها بیشتر است، میتوانند با داروهای ضد ویروسی درمان شوند. ممکن است از درمانهای آبله نیز استفاده شود، اگرچه دادههای مربوط به اثربخشی آنها برای این بیماری محدود است. مرکز کنترل و پیشگیری از بیماریها (CDC) پیشنهاد میکند که افراد مبتلا به بیماری آبله میمون در سطح شدید، بیمارانی که سیستم ایمنی ضعیفی دارند، کودکان زیر ۸ سال و زنان باردار باید پس از مشورت با پزشک برای درمان ضد ویروسی اقدام کنند.
بهترین راهها برای جلوگیری از ابتلا به آبله میمون عبارتند از: «از تماس نزدیک با افراد آلوده یا وسایل شخصی آنها خودداری کنید. دستهای خود را به طور مکرر و کامل بشویید. هنگام مراقبت از فرد مبتلا به آبله میمون یا فردی که علائم بیماری را داراست، از ماسک و دستکش استفاده کنید.»
چه بسا طبق گفته سازمان بهداشت جهانی افرادی که در معرض فرد یا حیوان آلوده قرار گرفتهاند، باید وضعیت سلامت خود را به مدت سه هفته پس از قرارگیری در معرض ویروس، تحتنظر داشته باشند. برای نظارت کافیست دمای بدن خود را دو بار در روز اندازه بگیرید؛ اگر تب، لرز، تورم غدد لنفاوی یا ضایعات پوستی جدید داشتید، فورا خود را قرنطینه کنید. اگر فقط لرز و تورم غدد داشتید اما تب یا بثورات پوستی نداشتید، به مدت ۲۴ ساعت در خانه قرنطینه شوید. اگر در این مدت دچار تب شدید، بهتر است به پزشک مراجعه کنید. اگر تب نداشتید اما بعد از ۲۴ ساعت همچنان لرز ادامه پیدا کرد یا غدد متورم شدند، برای تشخیص بهتر با پزشک خود تماس بگیرید یا به مراکز درمانی مراجعه کنید. اگر هم علائمی مشاهده نکردید، میتوانید به زندگی عادی خود ادامه دهید. نکته قابل توجه این است که در این دوره سه هفتهای از اهدای خون یا سلول و بافت، شیردهی به نوزاد و حتی اهدای عضو خودداری کنید.
دکتر مسعود مردانی، رییس مرکز تحقیقات بیماریهای عفونی دانشگاه علوم پزشکی شهیدبهشتی درخصوص اینکه آیا آبله میمون نیز مانند کرونا به یک همهگیری جهانی تبدیل خواهد شد یا خیر گفت: به نظرم همهگیر شدن آبله میمون به چند دلیل بعید است، یکی اینکه ویروس آبله میمون جدید نیست. معمولا ویروسهای جدید و ناشناخته تبدیل به معضل همهگیری میشوند. دوم اینکه واکسنها و داروهایی که میتوانند به کاهش تاثیر این بیماری کمک کنند، در حال حاضر در دسترس هستند. در نهایت، از آنجایی که انتقال آبله میمون نیاز به تماس فرد به فرد دارد، کمتر از سایر ویروسها (مانند SARS-CoV-۲، که عامل ایجاد کووید۱۹ است) بین تعداد زیادی از افرادی که تماس فیزیکی نزدیک ندارند، شیوع پیدا میکند. بنابراین به دلیل طریق انتقال ویروس آبله میمونی امکان همهگیری آن کمی دور از احتمال است. وی افزود: آبله میمون ممکن است در کودکان خردسال شدیدتر باشد، به خصوص اگر وضعیت تغذیه ضعیفی داشته باشند. در سالهای گذشته موارد مرگبار، عمدتا در میان کودکان آفریقایی رخ داده است. اما مردم نباید از این بیماری بترسند و نگرانی وجود ندارد. چرا که واکسن آبله میمون نیز وجود دارد؛ اما در حال حاضر به طور گسترده در دسترس نیستند و بیشتر برای جلوگیری از ایجاد بیماری در افرادی که در معرض ویروس قرار گرفتهاند استفاده میشوند. واکسن آبله نیز ایمنی و محافظت در برابر ویروس آبله میمون ایجاد میکند. ایران نیز دارای این واکسن هست و جای هیچ نگرانی نیست. اما بیماری آبله میمون ممکن است افرادی را که هرگز علیه آبله واکسینه نشدهاند، بیشتر تحت تاثیر قرار دهد. اثربخشی واکسنها زمانی بهتر است که بلافاصله پس از قرار گرفتن در معرض ویروس در عرض چهار روز، تزریق شوند؛ در این صورت میتوانند شدت بیماری را کاهش دهند. البته ما تزریق واکسن را اول از همه برای کسانی که در تماس نزدیک با فرد آلوده بودهاند توصیه میکنیم. همچنین، داروهای ضد ویروسی نیز در حال آزمایش و بررسی هستند تا مشخص شود که آیا در کاهش علائم، بیخطر و موثر هستند یا خیر.
دکتر مردانی با اشاره به موارد انتقال از حیوان به انسان از طریق تماس مستقیم و غیرمستقیم، گفت: تماس مستقیم با خون، مایعات بدن، یا ضایعات پوستی یا مخاطی حیوانات آلوده، خوردن گوشت خام و یا کاملا پخته نشده و سایر محصولات حیوانات آلوده، گاز گرفتن یا چنگ زدن و ایجاد خراش توسط حیوانات آلوده، استفاده از محصولات ساخته شده از حیوانات آلوده و لمس و یا حمل حیوانات آلوده یا مرده از عوامل انتقال حیوان به انسان است. یکی از راهها انتقال از انسان به انسان از طریق تماس مستقیم با ضایعات پوستی عفونی یا مخاطی است. تماس نزدیک پوستی بین افراد، از جمله در حین رابطه جنسی و… نیز جزو راههای انتقال است. انتقال از راههای دیگر شامل قطرات و ترشحات تنفسی و احتمالا آئروسلهای کوتاهبرد که نیاز به تماس نزدیک طولانیمدت دارند، انتقال حین بارداری از طریق جفت از مادر به جنین یا حین زایمان و یا با تماس نزدیک پس از زایمان از مادر به نوزاد هم ممکن است اتفاق بیفتد. جهان صنعت
نظرشما

آخرین اخبار
