شفا آنلاین>سلامت>زخم آفتی، ضایعهای شایع اما دردناک در ناحیه دهان است. بهطور کلی آفتهای دهانی به 3 گروه طبقهبندی میشوند؛ زخمهای آفتی کوچک، بزرگ، هرپسی فرم. آفتهای کوچک معمولا بر مخاط لبها و دهان، کام نرم و کف دهان ظاهر میشوند.
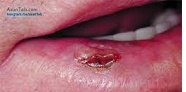 به گزارش شفا آنلاین،این بافتها ممکن است تکی یا گروهی باشند و قطری کمتر از یک
سانتیمتر دارند. آفتهای بزرگ، سایز بزرگتری دارند اما آفتهای هرپسی فرم
معمولا تعداد بیشتری دارند و وزیکولار هستند. در صورت نامشخص بودن علت
آفت، در اغلب موارد این ضایعات بهطور تجربی درمان میشوند.
به گزارش شفا آنلاین،این بافتها ممکن است تکی یا گروهی باشند و قطری کمتر از یک
سانتیمتر دارند. آفتهای بزرگ، سایز بزرگتری دارند اما آفتهای هرپسی فرم
معمولا تعداد بیشتری دارند و وزیکولار هستند. در صورت نامشخص بودن علت
آفت، در اغلب موارد این ضایعات بهطور تجربی درمان میشوند. در مبتلایان به زخمهای آفتی عودکننده، بیماریهای مختلفی باید مورد ارزیابی قرار گیرند. نکته اول اینکه آفتهای خوشخیم معمولا کوچکتر و در مقایسه با سایر ضایعات آفتی خودمحدودشونده هستند. آفتهای بزرگ ممکن است با نقص عملکرد دستگاه ایمنی مرتبط باشند. در مواردی که زخمهای آفتی بزرگ هستند و سرعت بهبودی آنها کند است آزمونهای تشخیصی HIV باید برای بیمار درخواست شود.
زخمهای عفونی دهان باید جدیتر بررسی شوند. یک عفونت شایع، بهخصوص در مبتلایان به عفونت HIV و آفت، هرپس است. برخی از بیماریهای دستگاه ایمنی نیز ممکن است زخمهای آفتی خوشخیم را تقلید کنند. سندرم بهجت، یک وسکولیت اتوایمیون است که باعث زخمهای دهانی و تناسلی عودکننده، یووئیت و رتینیت میشود. علائم غیردهانی سندرم بهجت ممکن است در 43 الی 100 درصد از بیماران با زخمهای آفتی عودکننده تظاهر کنند. سندرم رایتر نیز با زخمهای دهانی، یووئیت، التهاب ملتحمه و آرتریت HLA B27 مثبت به دنبال ابتلا به اورتریت غیرگونوکوکی یا دیسانتریباسیلاری رخ میدهد. مبتلایان به بیماریهای التهابی روده، بهخصوص کرون، ممکن است با زخمهای دهانی روبرو شوند. لوپوس اریتماتوز، پمفیگوئید بولوس و پمفیگوس ولگاریس بیماریهای دیگری هستند که ممکن است با زخمهای دهانی تظاهر کنند.
علل خونی باید در زخمهای دهانی راجعه که به کندی بهبود مییابند باید در نظر گرفته شوند. نوتروپنی چرخهای با دورههای نوتروپنیک خود با زخمهای دهانی همراه است. طی این دورهها ممکن است تب نیز از تظاهرات بیماری باشد. بنابراین در صورت بروز همزمان زخمهای دهانی و تب باید شمارش سلولهای خونی انجام شود. سرانجام، بدخیمیهایی نظیر کارسینوم سلولهای شاخی باید در بیماران با زخمهای دهانی مقاوم و پایدار بررسی شود.
درمان زخمهای آفتی
آنتیبیوتیک درمانی: درمانهای آنتیبیوتیکی موضعی یا سیستمیک موجود برای زخمهای آفتی معمولا تجربی هستند و براساس این باور تجویز میشوند که برخی از عوامل عفونی ناشناخته مسبب زخمهای آفتی هستند. تتراسایکلین و ماینوسیکلین پرمصرفترین این داروها هستند. یک کپسول 250 میلیگرمی تتراسایکلین را میتوان در 180 میلیلیتر آب حل کرد و برای 4 بار در روز برای چندین روز متوالی در دهان گرداند و بیرون ریخت یا در دهان گرداند و قورت داد. کاهش درد و کم شدن طول مدت فعال بودن زخم ممکن است با چنین درمانی حاصل شود. سوسپانسیون تتراسایکلین،
250 میلیگرم در 5 میلیلیتر با نحوه مصرف 5 بار در روز نیز میتواند چنین اثر درمانی داشته باشد. تجویز تتراسایکلین در زنان باردار و کودکان ممنوع است. ماینوسایکلین به شکل حل کردن یک قرص 100 میلیگرمی در 180 میلیلیتر آب و دوبار قرقره کردن در روز موثر است.
داروهای ضدالتهاب: تجویز ترکیبات ضدالتهاب موضعی بهترین راه تسریع بهبود زخمها و برطرف شدن علائم در زخمهای آفتی عودکننده کوچک است. تریامسینولون0/1 درصد، 2 تا 4 بار در روز روی زخمها مالیده میشود. چنین ترکیبی، یک لایه محافظ برای زخم خواهد بود. شروع زودهنگام این درمان به پاسخدهی بهتر کمک میکند. این درمان را تا برطرف شدن کامل زخم دهانی میتوان ادامه داد. در زخمهای شدیدتر دهانی، الگزیر دگزامتازون 5/0 میلیگرم در 5 میلیلیتر را میتوان برای شستشوی دهان مورد استفاده قرار داد. به بیماران در مورد خطر وقوع عفونت قارچی ثانویه به دنبال دهانشویه با استروئیدها هشدار دهید. تجویز استروئیدهای سیستمیک در درمان زخمهای آفتی توصیه نمیشود.
مدولاتورهای دستگاه ایمنی: تجویز مدولاتورهای دستگاه ایمنی برای درمان زخمهای آفتی بیشتر در بیماران HIV مثبت مورد بررسی قرار گرفته است. تالیدوماید دارویی است که اغلب برای درمان زخمهای آفتی که با غذا خوردن دردشان تشدید میشود تجویز میشود. تالیدوماید در دوز 200 میلیگرم یک تا دو بار در روز برای مدت 3 تا 8 هفته در مقایسه با دارونما به بهبود سریعتر ضایعات انجامیده است. تجویز تالیدوماید در بیماران بدون آلودگی HIV بهدلیل اثرات تراتوژنیک آن ممنوع است. آملکسانوکس 5 درصد در مطالعات متعددی برای درمان زخمهای آفتی مورد بررسی قرار گرفته است. خمیر باید روزانه 2 تا 4 بار بر زخمها مالیده شود.
سایر داروها: گزینههای درمانی دیگری نیز برای بهبود علائم موضعی و سیستمیک بیماران با زخمهای آفتی وجود دارند. درد را میتوان با لیدوکائین 2 درصد بهبود داد که با یک سواب چندین بار در روز روی زخمها مالیده میشود. ترکیبات غیرنسخهای بنزوکائین نیز سودمند هستند. بیحسی موضعی را میتوان با یک چسب نیترات نقره به دست آورد؛ البته نیترات نقره ممکن است نکروز بافتی ایجاد کند که خود باعث بهبود دیرتر ضایعه خواهد شد. ترکیب ضداسید منیزیم هیدروکساید و دیفن هیدرامین هیدروکلراید (5 میلیگرم در لیتر)به نسبت 50 به 50 با میزان مصرف 4 تا 6 بار در روز در بهبود علائم کمککننده است. داروهای ضدالتهاب غیراستروئیدی سیستمیک یا استامینوفن در صورتی که زخمها بسیار دردناک باشند کمککنندهاند.سپید
America- Family Physician
نظرشما

آخرین اخبار
