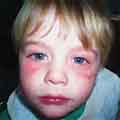
 معرفی بیمار
معرفی بیماربه گزارش شفا آنلاین،به نقل از سپید بیمار هیچگونه تماس با مواد شیمیایی یا عامل خارجی دیگری را ذکر نکرد. طبق اصول معمول، معاینه جنرال بیمار آغاز شد. بیمار هشیار و ارینته است. دیسترس
تنفسی ندارد. معاینات سر و گردن نرمال است. در سمع قلب صدای غیرطبیعی شنیده
نشد. سمع ریه ویزینگ مختصر پراکنده در هر دو ریه سمع شد. معاینات شکم، لگن
و اندامها طبیعی است. معاینات نورولوژیک هیچگونه نقص عصبی را نشان نداد.
در ثبت علائم حیاتی، بیمار کمی تاکیکارد است.
تصمیم گیری
با
نظر هیات علمی مقیم، بیمار به اتاق احیا منتقل و تحت مونیتورینگ قلبی و
اقدامات حمایتی قرار گرفت. طبق تعریف آنافیلاکسی که در ادامه مبحث خواهد
آمد، با توجه به درگیری دو سیستم، بیمار با تشخیص آنافیلاکسی تحت درمان با
اپینفرین و سایر داروهای مورد نظر قرار گرفت.
سرنوشت بیمار
پس
از 6 ساعت تحت نظرگیری، بیمار بدون سمپتوم و با علائم حیاتی نرمال و البته
علائم هشدار و دستور داروئی ترخیص شد.
چرا آنافیلاکسی؟
شاید
اطلاق تشخیص آنافیلاکسی برای بیمار فوق کمی غیرمعمول بهنظر برسد. در
ادامه با ارایه توضیحات بیشتر در این زمینه، موضوع روشنتر خواهد شد.
آمار
دقیقی از بروز آنافیلاکسی در دست نیست، هرچند بروز سالیانه آن در ایالات
متحده حدود 100 هزار مورد در سال گزارش شده که نزدیک به 1500 مورد آن منجر
به مرگ میشود.
عواملی
که منجر به بروز واکنش شدیدتر و افزایش مرگ و میر میشوند، عبارتند از:
سابقه آنافیلاکسی، دو سر طیف سنی، سابقه آتوپی یا مشکلات قلبی ـ ریوی،
داروهایی که بر زمان شروع علائم تاثیر میگذارند (الکل، داروهای آرامبخش و
هیپنوتیک) و فاصله زمانی اندک از مواجهه تا شروع علائم. داروهای گروه ACEI و
بتابلوکر نیز میتوانند بر شدت علائم و پاسخدهی به درمان اثر منفی داشته
باشند.
علائم
آنافیلاکسی در شیرخواران کمسن ممکن است غیراختصاصی و شامل موارد زیر
باشد: فلاشینگ، تهوع، اسهال، دیستونی و لتارژی.
آنافیلاکسی یا آنافیلاکتوئید؟
در
واکنش آنافیلاکتویید برخلاف آنافیلاکسی که با واسطه IgE اتفاق میافتد،
علائم در اثر دگرانولاسیون مستقیم ماستسلها و بازوفیلها رخ میدهد. هر
دو واکنش نامبرده علائم و شیوه درمان مشابهی دارند.
عوامل مقصر در بروز واکنش آنافیلاکسی
طیف
گستردهای از علل و عوامل مسوول بروز واکنشهای آنافیلاکسی هستند. در
یکسوم موارد واکنشهای آنافیلاکسی، عامل مسوول شناسایی نمیشود. بطور کلی
مواد غذایی، داروها و گزش حشرات شایعترین علل هستند. بعضی از آنها قابل
شناسایی و پیشگیری و مواجهه با برخی دیگر اجتنابناپذیر است. اگر بخواهیم
تمام عوامل ممکن را ذکر کنیم، با لیست بلندی مواجه میشویم. برای آشنایی
خوانندگان محترم علل عمده و شایعتر آنافیلاکسی را بصورت فهرستوار ذکر
میکنیم: غذاها شامل تخممرغ، صدف، میگو، آجیل و...، داروها شامل
پنیسیلین، سفالوسپورین، سولفونامیدها، انسولین، مسکنها، واکسنها، مواد
رادیوکنتراست و...، گزش حشرات، لاتکس، تزریق خون، فعالیت فیزیکی، گرما و
سرما، نور خورشید و اشعه ماوراء بنفش.
چنانکه واضح است طیف آلرژنها بسیار متنوع و گاهی غیرقابل تصور است.
مکانیسم بروز علائم در آنافیلاکسی چیست؟
عمده
علائم بالینی در سیستمهای مختلف بدن ناشی از اثر هیستامین روی عملکرد
اعضای مختلف است. با اختلال در تراوایی عروق و اثر بر عضلات صاف ارگانها
علائمی از قبیل کهیر، ادم راههای هوایی، کرامپ دستگاه گوارش، افزایش فشار
خون ریوی ناشی از انقباض عروق ریوی، ادم ریه، اختلال در عملکرد میوکارد،
ناپایداری همودینامیک ناشی از خروج خون از فضای داخل عروقی (Empty
ventricle syndrome) و سایر علائم بروز میکنند.
معیارهای بالینی تشخیص آنافیلاکسی
تشخیص
آنافیلاکسی برمبنای معیارهای بالینی است و میتوان گفت مهمترین عامل در
تشخیص بهموقع این عارضه تهدید کننده حیات، شک پزشک براساس شرح حال و
معاینه بالینی است. آنچه مسلم است، بررسی دقیق شکایات بیمار، سیر علائم
(معمولا بروز علائم در فاصله زمانی کمتر از نیم ساعت پس از مواجهه با آلرژن
اتفاق میافتد) و معاینه فیزیکی و شک بموقع پزشک منجر به تشخیص صحیح در
زمان مناسب میشود.
براساس
مراجع معتبر علمی، سه معیار برای تشخیص آنافیلاکسی مورد قبول است. در
صورتی که هر یک از سه معیار عنوان شده کامل شود، آنافیلاکسی «بسیار محتمل»
در نظر گرفته میشود. در زیر به آنها اشاره میکنیم:
بروز حاد بیماری (چند دقیقه تا چند ساعت) با درگیری پوست و/ یا مخاط (کهیر
منتشر، خارش یا فلاشینگ، تورم لبها، زبان یا زبان کوچک) به همراه یکی از
موارد زیر:
درگیری تنفسی(تنگی نفس، ویز، استریدور، کاهش PEF، هیپوکسمی)
کاهش فشارخون یا علائم مرتبط با نارسایی ارگانهای انتهایی (کلاپس، سنکوپ، بیاختیاری)
دو
یا بیشتر از چهار مورد زیر در بیماری که ظرف چند دقیقه تا چند ساعت پس از
مواجهه با آلرژن دچار علائم شود:
درگیری پوستی ـ مخاطی (مانند مصادیق بالا)
درگیری سیستم تنفسی (مانند مصادیق بالا)
کاهش فشار خون یا علائم مرتبط با نارسایی ارگانهای انتهایی (مانند مصادیق بالا)
علائم پایدار گوارشی (درد کرامپی شکم، تهوع)
کاهش فشار خون پس از تماس با آلرژن شناخته شده برای همان بیمار (چند دقیقه
تا چند ساعت بعد):
در
بزرگسالان فشار سیستولیک کمتر از mmHg 90 یا 30 درصد کمتر از فشار پایه
بیمار و در اطفال مطابق مقادیر استاندارد بر اساس سن.
درمان در خارج از بیمارستان
با
توجه به اینکه به افراد با سابقه واکنش آنافیلاکسی توصیه میشود سرنگهای
آماده تزریق اپینفرین (Epipen) به همراه داشته باشند، طبیعتا اولین اقدام
موکد پس از مواجهه با آلرژن و بروز اولین نشانههای واکنش آنافیلاکسی تزریق
عضلانی اپینفرین است. دوز اپینفرین در بزرگسالان 5/0-2/0 میلیگرم
عضلانی و در اطفال 01/0 میلیگرم به ازای هر کیلوگرم وزن بدن عضلانی است که
از محلول 1000/1 تهیه میشود.سپید
در
موارد مشکوک میتوان از اسپری (اینهالر) اپینفرین حتی تا 20 پاف استفاده
کرد که علاوه بر اثرات مفید موضعی بر راههای هوایی، غلظت سرمی مناسبی هم
ایجاد میکند.
در
شرایط خارج بیمارستان ممکن است نیاز به سایر اقدامات درمانی از جمله احیا
بیمار بر اساس پروتکل BLS، برقراری و حفظ راه هوایی، برقراری ونتیلاسیون،
دسترسی وریدی، مونیتورینگ قلبی و تجویز اکسیژن تکمیلی باشد.
در
شرایط خارج بیمارستانی میتوان تجویز خوراکی یا تزریقی(در ایران موجود
نیست) دیفنهیدرامین را در نظر داشت.
در
صورتیکه محل ورود آلرژن از گزش پوستی است، میبایست اندام پایینتر از سطح
بدن قرار داده شود، سرمای موضعی استعمال شود، در صورت امکان تورنیکه با
فشار ملایم بسته شده و به ازای هر 10 دقیقه 1 دقیقه باز شود، بیش از دو
ساعت از تورنیکه استفاده نشود و محل زخم به هیچ عنوان فشار داده نشود.
متخصص طب اورژانس
عضو هیات علمی دانشگاه علوم پزشکی تهران

