مریم، مادر یک دختر 10 ساله در کرج از ترجیح خود بر مراکز غیردولتی به دولتی میگوید: «ما یک خانواده کوچک و معمولی هستیم. این را میگویم به این معنی نیست که خودمان با ترجیح خودمان مراکز غیردولتی را انتخاب میکنیم
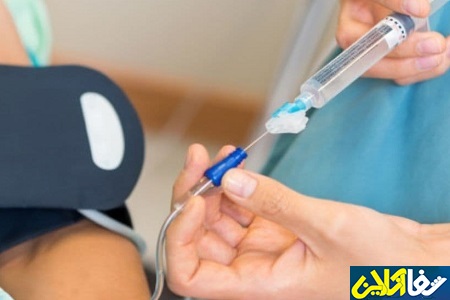
شفا آنلاین>سلامت>اگر این روزها درگیر یک سرماخوردگی ساده بشوید؛ کمتر از نیممیلیون تومان برای شما هزینه برنخواهد داشت. این شامل هزینه رفتوبرگشت به مرکز درمانی، ویزیت پزشک، خرید دارو، تزریقات و مکملهای تقویتی است.
به گزارش شفا آنلاین:بررسیها نشان میدهد مراجعه به یک درمانگاه دولتی با وجود بیمه حدود 10 هزار تومان ویزیت پزشک، حدود 110 هزار تومان دارو و حدود 20 هزار تومان تزریقات میشود. همین هزینهها با مراجعه به یک درمانگاه دولتی بدون وجود بیمه حدود 23 هزار تومان ویزیت پزشک و 190 هزار تومان دارو و تزریقات است که شامل بیمه نمیشود. در کنار اینها ممکن است مکملهای تقویتی مثل قرص یا شربت ویتامین C، شربتهای گیاهی سرفه و ... هم وجود داشته باشد که شامل بیمه دیگر نخواهد بود.
حالا اگر بهدلیل شلوغی یا دوری و هر دلیل دیگری نتوانید به درمانگاه دولتی مراجعه کنید این هزینه بیشتر هم خواهد شد. با مراجعه به یک درمانگاه غیردولتی معمول در تهران یا دیگرشهرها، با وجود بیمه حدود 90 هزار تومان ویزیت پزشک عمومی، 130 هزار تومان دارو و حدود 50 هزار تومان باید برای تزریقات پرداخت کنید. این نرخها بدون وجود بیمه بیشتر هم میشود و بستگی زیادی به کیفیت درمانگاه، به منطقه شهری و شهرستانهای مختلف دارد. محمدرضا حاجبی، مدیر یک درمانگاه خصوصی در میانرود استان خوزستان میگوید: «چون این شهر کوچک است و ممکن است قیمتهای زیاد را مردم پس بزنند، حتی باعث شود از درمان خود امتناع کنند، حتی با وجود اینکه ابلاغیه هیئتوزیران مصوب در بخش خصوصی، ویزیت پزشکان عمومی را 60 هزار تومان تعیین کرده، تصمیم گرفتیم با مبلغ کمتری یعنی حدود 50 هزار تومان با بیمه و حدود 60 هزار تومان بدون بیمه را برای ویزیت پزشک عمومی در نظر بگیریم. درواقع هزینه درمان یک بیماری ساده، با یارانه که یک خانواده معمولی در ماه برای هر نفر دریافت میکند، برابر است.»
این هزینهها غیر از بیماریای مثل سرماخورگی، برای بیماریهای معمول دیگر مانند مسمومیت، بیماریهای چشم، حملات عصبی، بیماریهای زنان و... هم مشابه است.
مریم، مادر یک دختر 10 ساله در کرج از ترجیح خود بر مراکز غیردولتی به دولتی میگوید: «ما یک خانواده کوچک و معمولی هستیم. این را میگویم به این معنی نیست که خودمان با ترجیح خودمان مراکز غیردولتی را انتخاب میکنیم. هر کسی میخواهد در هزینههای زندگی صرفهجویی کند. اتفاقا در نزدیکی خانه ما یک بیمارستان تامین اجتماعی هم وجود دارد که در آنجا تمام هزینهها در صورت وجود بیمه رایگان است. اما شما تصور کنید دختر من سرماخورده و بیمار است؛ من مراجعه میکنم و آنها با کلی معطلی برای روز بعد نوبت میدهند. معلوم است که نمیتوانم صبر کنم، پس ترجیح میدهم دخترم را زودتر به یک پزشک مناسب برسانم. ضمن اینکه در آنجا چند داروی سرماخوردگی معمول فقط تجویز میشود. اگر شربت سرماخوردگی یا شربت سرفه که گیاهی است و برای دخترم خیلی خوب اثر میکند بخواهم، شامل بیمه نخواهد شد و باید مجدد تهیه کنم.»
شیرین، زن دیگری است در پرند. او میگوید: «چند شب پیش به شوهرم حمله عصبی دست داد. در آن لحظه نمیتوانی فکر کنی که کدام مرکز دولتی است، کدام خصوصی. کدام هزینههای زیادی بر میدارد و کدام معمولیتر است. به تنها درمانگاهی که میشناختیم مراجعه کردیم، 90هزار تومان پول ویزیت پزشک و 95 هزار تومان دارو که فقط یک سرم و دو آمپول بود، پرداخت کردیم. 300 هزار تومان هم فقط برای چند تست ساده از ما گرفتند و گفتند خطری نیست و یک حمله عصبی بوده است. خودم هم امروز برای مشکل زنان چندبسته قرص د.ث و یک مکمل برای کیست تخمدان و 90 تا متفورمین برای قند و چند داروی دیگر برای عفونت زنان گرفتم که حدود یکمیلیون و 200 هزار تومان شد. بیمه و غیربیمه هم فرقی ندارد چون بیشتر این داروها شامل پوشش بیمه نبودند. برای یک آزمایش کلی حدود 700 هزار تومان و برای یک سونوگرافی
250 هزار تومان پرداخت کردم. درواقع یک بیماری ساده میتواند طبقه اقتصادی ما را تغییر دهد.»
مینا هم که تحت پوشش بیمه ایرانیان یا همان بیمه خدمات درمانی سابق است میگوید: «بیشتر از 15سال است که ازدواج کردم، شوهرم به کارهای مختلفی روی آورد ولی هیچوقت موفق نبود. از این شغل به آن شغل، از این خانه به آن خانه بودیم. تنها حسن این زندگی هم این است که در این وضعیت حداقل بچهدار نشدیم. مراجعه من به پزشک هم دو نوع است؛ پزشک زنان و پزشک اعصاب و روان. خدمات بیمه هم شامل همه این بخشها نمیشود. تنها کاری که میتوانم انجام دهم این است که در بیمارستان دولتی سونوگرافی را انجام دهم که اگر از قبل نوبتبگیری و صبوری کنی، ممکن است با هزینه کمتری این اتفاق بیفتد. باز هم برای تست پاپ اسمیر، آزمایشها و داروهای مربوط به آن باید هزینه را آزاد پرداخت کنم. یک سرماخوردگی ساده هم ممکن نیست کمتر از 300 هزار تومان تمام شود. شما همه هزینهها را درنظر بگیری، میبینی بیشتر هم میشود. تو مریضی و احتیاج به تقویت داری. چندکیلو پرتقال و چندکیلو لیموشیرین، یک سوپ یا غذای سالم و مقوی لازم داری؛ اینها هم جزو پروسه درماناند مگر اینکه دیگر شرایط اقتصادی بخواهد یک میوه سالم یا یک غذای سالم را هم از ما بگیرد.»
ساره، زن حدود 50سالهای که از بندرعباس برای عمل آبمروارید چشمهایش به تهران آمده هم میگوید: «برای هربار ویزیت دکتر متخصص 180 هزار تومان و برای داروها که چند قطره چشم بود 50هزار تومان پرداخت کردم. هزینه عمل هر چشم هم 6 میلیون و 500هزار تومان بود که با بیمه، من برای هر چشم یک میلیون و 300 هزار تومان دادم. همسرم فوت کرده و من مستمریبگیر هستم. هزینه این عمل و این سفر برای من با وجود پوشش بیمه، حقوق کامل یکماه من است. آن هم تازه در سال جدید و با افزایش حقوق جدید. سال پیش که حقوق من خیلی کمتر از این بود. گاهی در بعضی نقاط زندگی بهدلیل شرایط اقتصادی تصمیم میگیری که درمان را رها کنی، نمیدانم اگر این هاله، جلو چشمم را بهطور کامل نگرفته بود، قدمی در راه درمان برمیداشتم یا نه.»
سمانه هم چندروز پیش برای مسمومیت خواهرش به بیمارستان ابنسینا تهران رفته است: «حال خواهرم خوب نبود و به نزدیکترین بیمارستان آمدیم. 103 هزار تومان ویزیت، 145 هزار تومان برای یک سرم، دو آمپول و دو ورق قرص و 55 هزار تومان برای تزریق پرداخت کردیم. این نزدیکترین بیمارستان به ما بود وگرنه برای بیماری قلب مادرم که در یک بیمارستان تحت پوشش بیمه پدرم بودیم، هزینه زیادی پرداخت نکردیم. اما همیشه این ممکن نیست که خودت را بتوانی به بیمارستان تحت پوشش فلان بیمه برسانی. چندوقت پیش هم که برای کمر درد زیاد ناشی از دردقاعدگی به یک بیمارستان دولتی مراجعه کردیم با داروها و تزریقات بیشتر از 100 هزار تومان پرداخت کردیم. یکبار هم که همکارم را برای همین درد به بیمارستان جم که نزدیکترین مکان به دفتر محل کار بود بردیم، برای همین سرم و ویزیت ساده 400 هزار تومان پرداخت کردیم. وقتی حال دوستم بهتر شد، میگفت اگر رو به مرگ هم بودم، قبل آن ببینید مرکز دولتی است یا غیردولتی یا هزینههای آن چقدر است.» او میگوید: «سالها میگفتند میخواهیم اگر کسی در یک خانواده مریض شد، بیش از رنج بیماری، رنج دیگری نباشد. اما الان اگر دچار دردی، اول باید ببینی کجا مراجعه کنی که توانایی اقتصادی آن را داشته باشی. من خودم بیماری هایپوتیروئیسم شدید دارم که جزو بیماریهای خاص است. آمپول لووتیروکسین را که بهزحمت پیدا کردم؛ یعنی نه در داروخانههای خاص، نه در هلالاحمر موجود نبود. با هزار واسطه توانستم کسی را در آلمان پیدا کنم که با پرداخت 72یورو برای هر آمپول آن را بهدست من برساند. تزریق آمپول هم خودش حدیث مفصل است، این آمپول که باید به روش آهستهرهش تزریق شود را هرکسی انجام نمیدهد. من برای هر تزریق باید یک میلیون و 500هزار تومان به بیمارستان خصوصی پرداخت کنم، درصورتیکه سقف بیمه من برای تزریق در سال، سه میلیون تومان است و آمپول من در 10نوبت تزریق میشود.»
جزئیات تعرفههای پزشکی
براساس مصوبه هیئتوزیران در سال 1402، نرخ ویزیت در بخش دولتی تعرفه ویزیت پزشکان و دندانپزشکان عمومی و دکترای تخصصی در علوم پایه، ۳۰ هزار و ۳۰۰ تومان، ویزیت پزشکان و دندانپزشکان متخصص و پزشک عمومی دارای مدرک دکترای تخصصی در علوم پایه ۳۷ هزار و ۷۰۰ تومان، ویزیت پزشکان فوقتخصص و دوره تکمیلی تخصصی ۴۵ هزار و ۸۰۰ تومان، ویزیت پزشکان متخصص روانپزشکی ۴۷ هزار و ۸۰۰ تومان، ویزیت فوقتخصص روانپزشکی و دوره تکمیلی تخصصی روانپزشکی ۵۶ هزار و ۹۰۰ تومان و ویزیت کارشناس ارشد پروانهدار و کارشناس پروانهدار بهترتیب ۲۵ هزار و ۹۰۰تومان و ۲۱ هزار و ۱۰۰ تومان است.
نرخ ویزیت در بخش خصوصی تعرفه ویزیت پزشکان و دندانپزشکان عمومی و دکترای تخصصی در علوم پایه، ۹۰ هزار تومان، ویزیت پزشکان و دندانپزشکان متخصص و پزشک عمومی دارای مدرک دکترای تخصصی در علوم پایه ۱۳۵ هزار تومان، ویزیت پزشکان فوقتخصص و دوره تکمیلی تخصصی ۱۷۲هزار تومان، ویزیت پزشکان متخصص روانپزشکی ۱۷۹ هزار تومان، ویزیت فوق تخصص روانپزشکی و دوره تکمیلی تخصصی روانپزشکی ۲۰۴ هزار تومان و ویزیت کارشناس ارشد پروانهدار و کارشناس پروانهدار بهترتیب ۷۳ و ۶۳ هزار تومان است.
نرخ ویزیت در بخش عمومی غیردولتی در بخش سرپایی در بخش عمومی غیردولتی تعرفه ویزیت پزشکان و دندانپزشکان عمومی و دکترای تخصصی در علوم پایه، ۴۰ هزار تومان، ویزیت پزشکان و دندانپزشکان متخصص و پزشک عمومی دارای مدرک دکترای تخصصی در علوم پایه ۶۶ هزار تومان، ویزیت پزشکان فوقتخصص و دوره تکمیلی تخصصی ۷۹ هزار تومان، ویزیت پزشکان متخصص روانپزشکی ۸۵ هزار تومان، ویزیت فوقتخصص روانپزشکی و دوره تکمیلی تخصصی روانپزشکی ۹۷ هزار تومان و ویزیت کارشناس ارشد پروانهدار و کارشناس پروانهدار بهترتیب ۳۵ و ۳۰ هزار تومان است.
نرخ ویزیت در بخش خیریه در بخش سرپایی در بخش خیریه، تعرفه ویزیت پزشکان و دندانپزشکان عمومی و دکترای تخصصی در علوم پایه ۶۲ هزار تومان، ویزیت پزشکان و دندانپزشکان متخصص و پزشک عمومی دارای مدرک دکترای تخصصی در علوم پایه ۱۰۵ هزار تومان، ویزیت پزشکان فوقتخصص و دوره تکمیلی تخصصی ۱۲۷هزارتومان، ویزیت پزشکان متخصص روانپزشکی ۱۳۴ هزار تومان، ویزیت فوقتخصص روانپزشکی و دوره تکمیلی تخصصی روانپزشکی ۱۵۹ هزار تومان و ویزیت کارشناس ارشد پروانهدار و کارشناس پروانهدار بهترتیب ۵۳ و ۴۰ هزار تومان است.
بااینحال مشاهدات میدانی نشان میدهد جز مراکز دولتی و بیمارستانهای دولتی، تقریبا تعرفههای ابلاغی در اغلب بیمارستانهای خصوصی بهویژه مطبها رعایت نمیشود.
برای تهیه این گزارش به چند بیمارستان خصوصی مراجعه و با چندین مطب تماس گرفتیم. بسیاری از مراکز بیمارستانی خصوصی از بیان تعرفههای دریافتی خودداری میکردند و تاکید داشتند که با هیچ بیمهای طرف قرارداد نیستند. این درحالیاست که طبق قانون بودجه ۱۴۰۲ تمام مراکز درمان بستری، موظف به عقد قرارداد با بیمه پایهاند.
بررسی وضعیت ویزیت مطبها هم نشان میدهد، زیر سایه نظارتهای ضعیف، تعرفهها تا سقف ۳۰۰ هزار تومان هم پیش رفتهاند و بهندرت میتوان مطب پزشک متخصصی را پیدا کرد که تعرفهاش طبق مصوبه هیئتوزیران ۱۳۵ هزار تومان باشد. مسئله اما اینجاست که طی کردن پروسه درمان محدود به یک جلسه ویزیت نمیشود و بیمار مجبور است در این پروسه علاوه بر هزینههای جانبی نظیر انجام آزمایشات و خدمات پاراکلینیکی چندین مرتبه پول ویزیت دهد. مجموع اینها هم هزینههای هنگفتی را تشکیل میدهند که نمیتوان برای آن سقفی تعیین کرد؛ آن هم درحالیکه مراکز درمانی با دریافت تعرفههایی دو تا سه برابر تعرفههای ابلاغی این هزینهها را هنگفتتر هم میکنند.در چنین شرایطی مسئولان حوزه سلامت میگویند که خدمات مراکز دولتی چیزی از مراکز خصوصی کم ندارند و لازم نیست با وجود مراکز دولتی ارائهدهنده خدمات مورد نیاز، بیمار برای دریافت این خدمات به مراکز خصوصی مراجعه کند. اما پای درد دل بیماران که بنشینی سخنان دیگری میشنوی؛ این یک نمونهاش از زبان زنی جوان: «مراکز دولتی بهقدری شلوغ است که میشود گفت فقط بهدرد بازنشستهها میخورد. باید قید کار و زندگیات را بزنی و صبح تا ظهر اینجا باشی تا ویزیت پزشک متخصص بشوی. از صبح آمدهام برای یک سونوگرافی اما تا الان که ۴ عصر است معطل شدهام. سهبار فقط نوع سونوگرافیام در سیستم اشتباه ثبت شده بود و بهخاطرش ششبار از این سالن به آن سالن جابهجا شدم. آنقدر شلوغ است که صدا به صدا نمیرسد. کارکنان هم خسته شدهاند. تازه برای طی کردن روند درمان هم مشکل بزرگ این است که حتما پزشک همان بیمارستان دولتی باید برای مثال نسخه رادیولوژی یا سونوگرافی را نوشته باشد تا بیمارستان دولتی شما را پذیرش کند.»
مردم شکایت کنند
سلیمان حیدری، مدیرکل مرکز نظارت و اعتباربخشی امور درمان وزارت بهداشت هم درباره تخلف بیمارستانها در بحث گرفتن تعرفههایی بیش از تعرفههای ابلاغی میگوید: «مراجعان باید برای هر مبلغی که به بیمارستان میدهند، فاکتور دریافت کنند. آن فاکتور مستند است و براساس مستندات خود میتوانند از مراکز درمانی که بیش از مبالغ ابلاغشده از مراجعان هزینه دریافت میکنند، شکایت کنند.» او ادامه میدهد: «بیمارستانها حق ندارند خارج از تعرفههای ابلاغشده از مردم هزینهای دریافت کنند. در غیر این صورت مردم میتوانند از بیمارستان شکایت کنند. این شکایتها قابل پیگیری است و در صورتی که مردم شکایت مستند خود را در سامانه 190 ثبت کنند، قابل پیگیری است و مبلغ اضافه به حساب بیماران باز میگردد. ممکن است مبالغ در بخش خصوصی بالا باشد، اما خدمتی نیست که در بخش دولتی ارائه نشود و افراد مجبور شوند برای دریافت آن خدمت به بخش خصوصی مراجعه کنند. تعرفههای فعلی منصفانه است و اگر عادلانه نگاه کنیم حتی اجحافی در حق نظام سلامت و شاغلین این حیطه نیز شده است. چراکه در ۱۰ سال اخیر تعرفهها نسبت به تورم کمتر رشد داشته است.»
بیماران و پزشکان ناراضی
ناهید خداکرمی، رئیس انجمن مامایی کشور معتقد است که درمان یکی از آخرین مسیرهای رسیدن به جاده سلامتی است و از این رو کشورهای پیشرفته دنیا فراهم کردن امکانات فرهنگی، رفاهی، بهداشتی و پیشگیری را همراه با درمان، وظیفه حاکمیت میدانند.
این عضو هیئتعلمی دانشگاه میگوید که سهم بودجه درمان نسبت به بودجه کل کشور ناچیز است و این منابع محدود باید صرف بهداشت و درمان افرادی شود که نیازمند دریافت خدمات از مراکز دولتیاند، تا نظام سلامت بتواند تمام امکانات مورد نیاز بیمهشدههایی را که مراجعان اصلی مراکز دولتیاند، با کیفیت بالا و آسانترین شکل فراهم کند و تعیین تعرفه و نظارت بر بخش خصوصی را همچون گذشته به نظام پزشکی بسپارد: «مشکلی که ما در این زمینه داریم، تعیین تعرفههای بخش خصوصی و دولتی توسط دولت است و در حال حاضر با توجه به تورم بالا و چندبرابر شدن اجاره و قیمت مسکن، تجهیزات پزشکی، مواد مصرفی و هزینههای جاری، تعرفههای تعیینشده پاسخگو نیست و بسیاری از مراکز درمانی در آستانه ورشکستگی یا تعطیلیاند چون این هزینهها را نمیتوان از تعرفههای تعیینی فعلی یا یارانه دولتی تامین کرد و پزشک مجبور است خودش پاسخگوی تامین هزینههای فوق باشد.»
بهعقیده رئیس انجمن مامایی کشور منابع صندوقهای بیمه باید فقط به بیمارستانهای دولتی و مراکز بهداشتی و درمانی دولتی تعلق گیرد و دولت، بخش خصوصی را رها کند تا خودش را اداره کند و سازمان نظام پزشکی به نقش اصلی خود که تعیین تعرفههای بخش خصوصی و نظارت بر آن است، بازگردد: «در بیشتر کشورهای جهان روند به همین شکل است. برای مثال در کشور فرانسه که یکی از بهترین سیستمهای تامین اجتماعی را دارد، در سیستم دولتی تمام مراحل تشخیص و درمان رایگان ارائه میشود و سازمانهای بیمه بهصورت جامع، خدمات بهداشتی درمانی و حتی توانبخشی و حمایتی را تحت پوشش قرار میدهند. اما اگر بیمار بخواهد در بخش خصوصی ویزیت یا درمان شود، باید سه تا چهار برابرتعرفه بخش دولتی را برای درمان بپردازد و هیچیک از مراحل تشخیص و درمان تحتپوشش بیمه نخواهد بود و صرفاً توسط بیمار پرداخت میشود. چنانچه این الگو در ایران اجرا شود، تحول شگرفی در حوزه خدمات درمانی را شاهد خواهیم بود. فایده این امر آن است که فرد برخوردار میتواند از خدمات بخش خصوصی استفاده کند و در عوض بیمهشدگان، خدمات بهتری را از مراکز دولتی دریافت خواهند کرد. وزارت بهداشت نیز میتواند با سوبسیدی که به بیمارستانهای دولتی و سازمانهای بیمهگر میدهد و حتی سوبسیدهایی که برای بازتوانی ارائه میدهد؛ درمان کشور را سامان دهد .»
خداکرمی میگوید که اگر تعرفههای بخش خصوصی بهصورت قیمت تمامشده و چندبرابر بخش دولتی تعیین شوند و در مقابل منابع بیمه در اختیار بیمهشدههایی قرار گیرد که توانایی دریافت خدمات مراکز غیردولتی را ندارند، کیفیت خدمات مراکز دولتی نیز بالا میرود.
رئیس انجمن مامایی کشور درباره رضایت نداشتن پزشکان و پرسنل بهداشت و درمان از تعرفههای فعلی و دخلوخرجی که با هم نمیخواند هم میگوید: «بحث مهاجرت پزشکان زنگ خطر بزرگی برای آینده کشور است. اگر منابع بیمه فقط به بخش دولتی اختصاص یابد، میتوان حقوق پزشکان و هیئتعلمیهایی که در مراکز دولتی هم کار میکنند را نیز متناسب پرداخت کرد. چارهای نیست جز آنکه حقوق پزشکان و پرسنل مراکز دولتی منطبق با تورم در کشور پرداخت شود، نمیشود همه قیمتها را منطبق با تورم بالا ببرند اما انتظار داشته باشیم پزشک بخش خصوصی تعرفه کمی بگیرد تا بیمار از جهت اقتصادی آسیب نبیند. این وظیفه حاکمیت است که از سلامت مردم و کسانی که دسترسی به بخش خصوصی ندارند یا نمیتوانند تعرفه آن را بپردازند، مراقبت کند تا از بخش دولتی خدمات باکیفیت بگیرند. اگر منابع بیمه صرف پوشش خدمات گروههایی پزشکی که با بیمه قرارداد دارند اختصاص یابد و ازسوی دیگر تعرفهها بر مبنای تورم اصلاح شود و دولت نیز میزان سرانه سلامت را افزایش دهد، آنوقت شرایط بهتر میشود. با این سرانه نمیتوان سلامت کشور را اداره کرد. در حال حاضر وزارت بهداشت هم در فشار مضاعفی قرار دارد. ازطرفی منابع اختصاصی دولت کافی نیست و ازطرفی بار بیماریهای غیر واگیر بسیار زیاد است. رضایت نیروی انسانی هم مهم است و پرسنل درمانی یا پزشکان نباید دغدغه معیشت داشته باشند.»
دولت امکان پوشش بیشتر ندارد
علی فاطمی، نایبرئیس انجمن داروسازان ایران اما اعتقاد دارد وضعیت پرداختی تامین اجتماعی به داروخانهها بهتر از قبل شده است. او میگوید: «هزینههای درمان بهعهده بیمههای پایه است. بیماری مثل سرماخوردگی که شامل شربتهای حساسیت و آبریزش و قرصهای آنتیبیوتیک است، باید در پوشش بیمههای پایه باشد. در حال حاضر پوشش بیمههای پایه با تکیه بر طرح دارویار اجرا میشود؛ یعنی حدود 70 درصد هزینه را بیمه پرداخت میکند و حدود 20 درصد را هم طرح دارویار و تنها 10 درصد هزینه برعهده بیمار است. من با یقین میگویم که بالای 90 تا 95 درصد هزینه را بیمار پرداخت نمیکند. اگر واقعا داروهای ضروری توسط نسخه الکترونیک دریافت شوند، نباید پرداختی زیادی از طرف مردم صورت بگیرد. این درست است که داروها از سال قبل 70 تا 80 درصد افزایش قیمت داشته است اما طرح دارویار این بعد را جبران کرده است. این نکته فقط مربوط به دارو است و شامل ویزیت یا تزریقات نمیشود، اما راجع به داروهایی مثل سرماخوردگی یا دیابت این مسئله صدق میکند. سهم بیمه همیشه 70درصد بوده، اما با اضافه شدن 20درصد سهم دارویار میتوانیم ادعا کنیم که امروز این سهم درمجموع به 90درصد رسیده است. سهم دارویار توسط سازمان برنامه و بودجه تحت عنوان یارانه دارو در نظر گرفته شده است. خیلی از داروهایی که از قیمت آن شکایت میکنند، داروهای شیمیایی نیست بلکه مکمل است. قیمت اینها مشمول قیمتگذاری بیمه نیست و درست است که افزایش قیمت قابلتوجهی داشته است.»
بلای جان دارو
محمدرضا واعظ مهدوی، نظریهپرداز اقتصاد سلامت و معاون پیشین سازمان برنامه و بودجه با طرح دارویار مخالفت جدی دارد. او میگوید: «بهطورکلی این بسیار مهم است در شرایطی که مردم و آحاد مختلف جامعه بهطرق گوناگونی تحت فشار اقتصادیاند و تغذیه و سفرههای آنها دچار کسری جدی است، حداقل بهداشت و درمان برای آن هزینهبر نباشد. در همه جای دنیا هم همینطور است، کمترین حد ممکن پرداخت ازطرف بیمار، اولویت جهان بهداشت و درمان است. در کشورهای مختلف توسعهیافته معمولا سهم بیمار کمتر از 10درصد است درحالیکه میتوانم بگویم در ایران این عدد بیشتر از 50 درصد است. این موضوع در برنامههای چهارم، پنجم و ششم توسعه هدفگذاری شده برای اینکه سهم بیمار کاهش پیدا کند اما متاسفانه سیاستهای نابهینه مثل حذف ارز ترجیحی باعث افزایش شدید قیمت دارو و درمان شد. هزینههای تمامشده ارائه خدمات بهشدت افزایش پیدا کرده و موجب فشارهای مالی سنگینی بر مردم شده است، طرح دارویار بههیچعنوان نمیتواند این آسیب را جبران کند.» او همچنین ادامه داد: «همیشه سهم نسخههای سرپایی داروخانه 25درصد برعهده بیمار بوده است اما اتفاقی که افتاده همانطور که ما پیشبینی کرده بودیم با حذف ارز و درنتیجه افزایش قیمت دارو، پرداختی بیمار چندبرابر شده است. شما تصور کنید یک دارو با ارز چهار هزار و 200 تومان وارد میشود خب قطعا 25درصد آن، مبلغ ناچیزی میشود که بیمار پرداخت کند اما وقتی دارو با ارز 28هزار تومان برای بازار مصرف تهیه شود درواقع آن سهم 25 درصدی حدود هفتبرابر شده؛ حالا بیاییم و یک یارانه دارو هم در نظر بگیریم، مشخص است که جبرانکننده نخواهد بود.»
واعظ مهدوی ادامه میدهد: «این سیاستها، افزایش قیمت صعودی روزبهروز در پی خواهد داشت. در لایحه بودجه سال 1402 اعتباری که برای مابهالتفاوت نرخ ارز درنظر گرفته شده، حدود 60هزار میلیارد تومان است که اگر دولت آن را بپردازد بیش از 100 هزار میلیارد تومان برآورد نیاز است. واضح است که این کسری، افزایش قیمت بههمراه خواهد داشت. من هیچ آینده روشنی برای این مسیر نمیبینم. ضمن اینکه کسانی که طرفدار خصوصیسازی هستند هم متوجه شرایط موجود نمیشوند. حتی اصل درمان همگانی را هم رد میکنند و اعتقاد دارند سوسیالیستی بوده است. میتوان گفت خیلی مشخص بر طبل سرمایهداری میکوبند. همین طرح دارویار است که موجب شده قیمت افزایش پیدا کند و پوشش بیمه هم بیشتر شود ولی امکان پوشش بیشتر بیمه فراهم نشده و این را فقط مردم عادی احساس میکنند. من اعتقاد دارم این طرح بوده که موجب افزایش قیمت دارو شده و بههیچعنوان کمککننده نبوده است. حرف مردم از ادعای مسئولان مستندتر است از مردم باید پرسید که چه میزان افزایش قیمت را احساس کردهاند.» به اعتقاد او: «تنها راهکار، برگشت به ارز ارزان است. با کاهش نرخ ارز برای دارو و کالاهای اساسی میتوان بازار را مدیریت کرد. در حال حاضر هم ارز دوقیمتی است، پس در آن جراحی اقتصادی که ادعا شد، تفاوتی ندارد. برای گرانتر نشدن دارو باید ارز ارزان به آن اختصاص داد.»
دفاع از بیمهها
محمودرضا محققدولتآبادی، دبیر شورایعالی بیمه سلامت و مدیرکل دفتر برنامهریزی و سیاستگذاری بیمههای سلامت اما میگوید: «بحث اقتصاد درمان و اقتصاد سلامت یکی از مباحث پیچیده حوزه اقتصاد است که نهفقط در کشور ما بلکه همه دنیا با آن مواجهاند. در کل بحث درمان یکی از اقدامات گرانقیمت در تمام جهان محسوب میشود و طبیعی است اگر بخواهیم هزینه درمان را در کشور خود و با قدرت خرید مردم ایران نسبت به سایر کشورها مقایسه کنیم؛ درمییابیم که ما درمان گرانی در کشور نداریم، اما با توجه به نوع وضعیت اقتصادیمان، ممکن است بیماران با مشکلات عدیدهای مواجه شوند.» به گفته محقق حدود ۸۰ درصد از نیاز مردم در حوزه درمانبستری توسط بیمارستانها انجام میشود: «بهطور کلی در حوزه درمان اگر دو قسمت کنیم، حوزه درمان سرپایی و حوزه درمان بستری، بحث راحتتر است. در حوزه درمانبستری یعنی درمانی که نیاز به بستری کردن بیمار در بیمارستان و انجام اقدامات تشخیصی و درمانی و جراحی باشد؛ حدود ۸۰ درصد نیاز مردم در بیمارستانهای دولتی انجام میشود که تمام بیمارستانهای دولتی و دانشگاهی ما با تعرفه دولتی مصوب این کار را انجام میدهند. بیمهها هم پوشش ۹۰ درصدی برای آن اقدامات دارند و ۱۰ درصد بیماران باید فرانشیز پرداخت کنند. البته علت آنکه در برخی موارد بیمار احساس کند بیش از ۱۰ درصد پرداخت میکند، آن است که مواد مصرفی یا اقداماتی مورد نیاز در برخی درمانهای خاص در بسته بیمه خدمات پایه قرار نگرفته است. اما در حوزه سرپایی تقریبا برعکس است. یعنی حدود ۷۰ درصد اقدامات سرپایی کشور که شامل رادیولوژی و آزمایشها و ویزیت است در بخش خصوصی انجام میشود و اغلب بیماران تمایل دارند که به مطبها مراجعه کنند. اینکه بعضا ادعا میشود پزشکان بیمار را به سمت مطب سوق میدهند، در برخی موارد درست و در برخی موارد درست نیست.»
او میگوید که پزشک با هزینه پزشکی متفاوت است و گاهی فقط ۳۰ درصد ویزیت حقالزحمه پزشک میشود: «هزینه ویزیت در بخش دولتی برای پزشک متخصص تقریبا حدود ۴۰ هزار تومان است و از این ۴۰ هزار تومان ۷۰ درصد را بیمه پرداخت میکند و حدود ۱۰ تا ۱۲ هزار تومان را بیمار پرداخت میکند. تعرفه ویزیت در بخش خصوصی نیز برای پزشک متخصص حدود ۱۷۰ هزار تومان است. برای این بخش خصوصی نیز پوشش بیمهای معادل بخش دولتی انجام میشود. درواقع اگر کسی بیمه پایه داشته باشد، حدود ۳۰ هزار تومان از این ویزیت را بیمه پایه پرداخت میکند و مابقی هزینه را مردم از جیب باید بپردازند. این تعرفه پزشکی با تعرفه پزشک متفاوت است و اگر برای مثال میگوییم اقامت یک شب در بیمارستان یا هتلینگ بیمارستان ۵۰۰ هزار تومان است؛ این هزینه شامل هزینه پرستار، آب و برق، دارو، هتلینگ، نگهبانی و... است و فکر نمیکنم فقط هزینه سه وعده غذا در روز برای بیمار با رژیمهای خاص پر پروتئین برای بیمار جایی کمتر از ۲۵۰ هزار تومان باشد که هزینههای یادشده برای هتلینگ بیمارستان ۵۰۰هزار تومان است. اینها همه هزینههایی است که بیمارستان باید پرداخت کند.»
دبیر شورایعالی بیمه سلامت و مدیرکل دفتر برنامهریزی و سیاستگذاری بیمههای سلامت درباره تعرفههای مطبها هم میگوید: «برآورد کلی ما در حوزه مطب و خدمات سرپایی در کشور این است که حدود ۶۵ تا ۷۰ درصد ویزیت، هزینههای غیر حقالزحمه پزشک است. حقالزحمه پزشک ۳۰ تا ۳۵ درصد این عدد است و برای مثال وقتی پزشک متخصص در مطب خود بیمار را ویزیت و ۱۷۰ هزار تومان بگیرد، چیزی حدود ۶۰ هزار تومان حقالزحمه خودش است. ازسویدیگر متوسط مراجعه هموطنان به پزشک در همه ردههای عمومی و متخصص و فوقتخصص 5/2بار مراجعه در سال است که حدودا عدد خیلی بزرگی نیست. ازسویدیگر در قانون بودجه ۱۴۰۲ نمایندگان مجلس مصوبهای داشتند که طبق آن برای بیمارانی که در سه دهک اول درآمدی جامعه قرار میگیرند خدمات درمان بستری در بیمارستانهای دانشگاهی رایگان انجام شود. اقدامات لازم، هماهنگیها و دستورالعملهای این امر در حال انجام است و احتمالا از اوایل تابستان درمان سه دهک اول درآمدی در بیمارستانهای دانشگاهی رایگان است.»
محقق در پاسخ به این سوال که مردم حتی از پس همین تعرفههای ابلاغی بر نمیآیند و ازسویدیگر طبق مشاهدات میدانی بعضا تعرفههای ابلاغی رعایت نمیشود، میگوید: «ما در حوزه سرپایی در شورایعالی بیمه تعرفهای مصوب کردیم و به هیاتدولت اعلام کردیم، دولت بر روي آن صحه گذاشت ونهایتا اعلام شد. ممکن است برخی افراد تخلف کنند اما طبق قانون بودجه ۱۴۰۲ و قوانین دیگر تمام مراکز درمان بستری موظف به عقد قرارداد با بیمه پایهاند. بهطورکلی بیمههای پایه ما در کشور در سه دسته اصلی قرار میگیرند و شامل بیمه تامین اجتماعی، نیروهای مسلح و خدمات درمانی هستند که منابع مالی این سه بیمه پایه از سه محل متفاوت تامین میشود. در بیمه خدمات سلامت بخش عمدهای از بودجه توسط بودجه دولت تامین میشود. در تامین اجتماعی، کسانی که ارائه خدمت میکنند یعنی افرادی که خودشان را بیمه کردهاند حق بیمهای را متناسب با حقوق پرداخت میکنند و این بیمه هیچ بودجه ثابت دولتیای ندارد و ازاینرو نوع ورودی مالی این بیمهها با هم متفاوت است. ازاینرو یک خروجی واحد گرفتن از بیمهها کمی مشکل است. ما باید طوری رفتار کنیم که هیچکدام از این بیمهها دچار ضرر هنگفت نشوند چراکه اعتقاد ما این است که پایایی و تداوم خدمت مهمترین نکتهای است که باید به آن توجه کنیم و نمیتوان طوری رفتار کرد که بیمهای ورشکست شود و نتواند به مردم خدمت کند. بنابراین این تصمیماتی که گرفته میشود ناشی از فاکتورهای مختلفی است که شاید خود ما بهعنوان کارشناس به برخی از آنها انتقاد داشته باشیم، اما چارهای جز تندادن به آن نداریم.»هممیهن
نظرشما

آخرین اخبار
