 شفاآنلاین:سلامت>تیموس یک اندام کوچک لنفوئیدی در پشت قفسه سینه، از اجزای سیستم ایمنی و همچنین «سیستم غدد درونریز» (Endocrine System) بدن است. درون تیموس نوعی از سلولهای لنفوسیت به نام سلولهای T، بالغ میشوند. این سلولها برای عملکرد دفاعی سیستم ایمنی اکتسابی در مقابل عوامل بیگانه، ضروری هستند.
شفاآنلاین:سلامت>تیموس یک اندام کوچک لنفوئیدی در پشت قفسه سینه، از اجزای سیستم ایمنی و همچنین «سیستم غدد درونریز» (Endocrine System) بدن است. درون تیموس نوعی از سلولهای لنفوسیت به نام سلولهای T، بالغ میشوند. این سلولها برای عملکرد دفاعی سیستم ایمنی اکتسابی در مقابل عوامل بیگانه، ضروری هستند.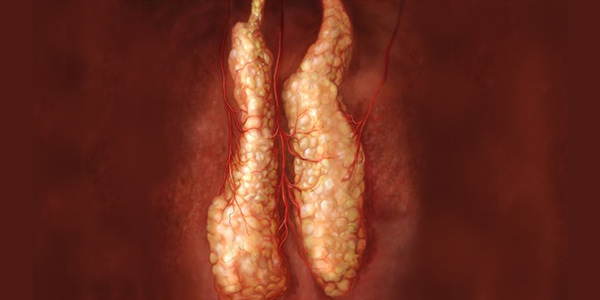
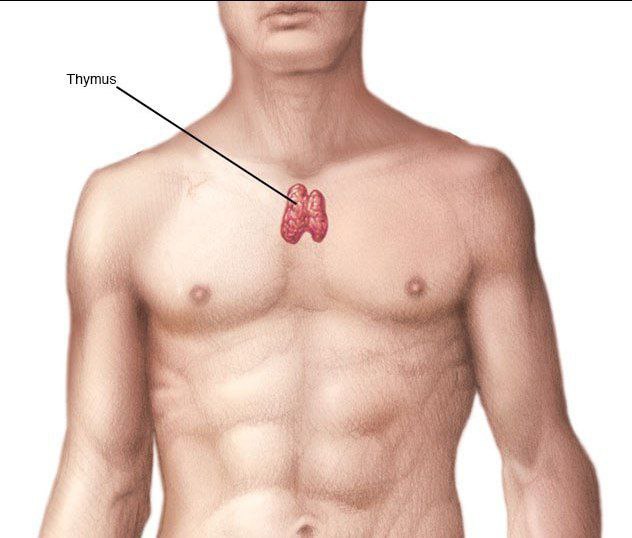
غده تیموس کجاست؟
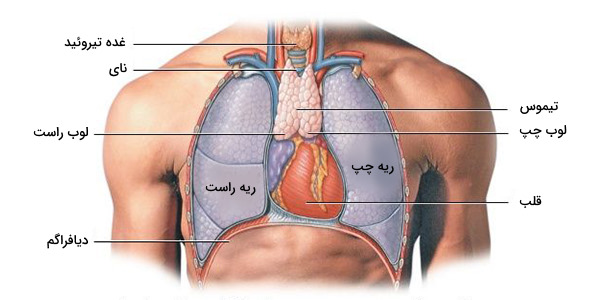
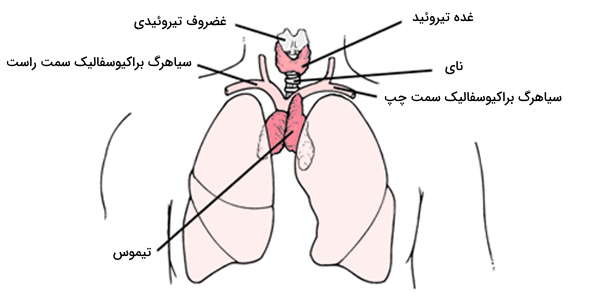
به گزارش شفا آنلاین:غده تیموس، در قسمت فوقانی قفسه سینه، پشت جناغ، بین ریهها و جلوی قلب قرار گرفته است. دو لوب تیموس از زیر غده تیروئید در گلو، تا غضروف چهارمین دنده ادامه یافتهاند. این اندام، روی پریکاردیوم پخش شده است و از سرخرگ آئورتی و عروق بزرگ، با یک لایه احشایی جدا میشود.
حتی ممکن است ورید سابکلاوین (Subclavian Vein)، وارد تیموس شده باشد (نامهای دیگر آن سیاهرگ زیرترقوهای چپ یا سیاهرگ زیرچَنبری هستند). این سیاهرگِ بزرگ، در دو سمت قفسه سینه قرار دارد. در گلو، تیموس در جلو و اطراف نای و پشت «عضلات استرنوهیوئید» (Sternohyoid Muscle) و «عضلات استرنوتیروئید» قرار دارد.
آناتومی غده تیموس
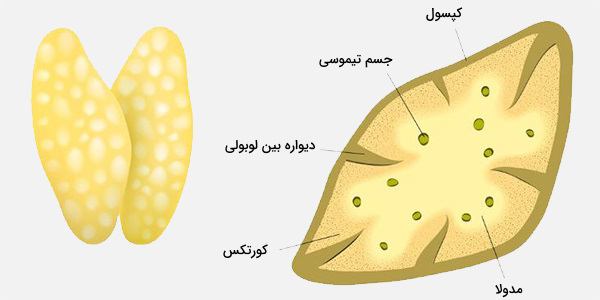
تیموس، از دو لوب تشکیل شده است که هریک سه بخش دارند:
- «مدولای مرکزی» (Central Medulla): بخش مرکزی تیموس که دارای سلولهای استرومایی ویژهای است.
- «کورتکس خارجی» (Outer Cortex): کورتکس خارجی، سلولهای ماکروفاژ، سلولهای اپیتلیایی مشبک (حاوی عروق خونی) و مجموعه متراکمی از پیشسازهای سلول T را شامل میشود.
- «کپسول» (Capsule): یک لایه نازک از بافت پیوندی که لوبهای تیموسی را احاطه میکند.
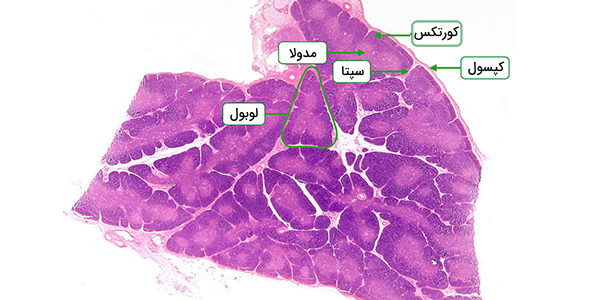
میکرو آناتومی تیموس
همانطور گفته شد تیموس، دارای دو لوب است که در بخش میانی به یکدیگر متصل شدهاند. عروق خونی در وسط این دو لوب مشاهده میشود. کپسول که اطراف این غده را فراگرفته، شامل یک کورتکس غنی از یاختهها است و در بافت میانی غیر متراکمی قرار دارد. هر لوب خود به دو لوبول کوچکتر به شعاع نیم تا ۲ میلیمتر تقسیم میشود که رگههایی از کپسول بین تیغههای این لوبول ها وارد شدهاند. کورتکس اساسا از تیموسیتها و سلولهای اپیتلیالی تشکیل شده است. تیموسیتها با شبکهای از سلولهای اپیتلیالی که در انتها شاخهدار هستند، پوشیده میشوند.
ساختار تیموس
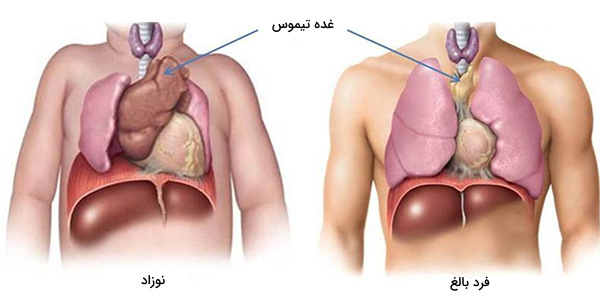
در کودکان، تیموس به رنگ صورتی - خاکستری است و بافتی نرم دارد و لوبولهای فراوانی در سطح آن دیده میشوند. هنگام تولد، طول این غده بین ۴ تا ۶ سانتیمتر و عرض آن بین ۲/۵ تا ۵ سانتیمتر است و حدود ۱ سانتیمتر ضخامت دارد. سایز تیموس، تا زمان بلوغ افزایش پیدا میکند و در نهایت وزن آن به ۴۰ تا ۵۰ گرم میرسد.
بافت سلولی غده تیموس
بافت سلولی تیموس، شامل سلولهای T نابالغ است که «تیموسیت» (Thymocytes) نامیده میشوند. سلولهای دیگر موجود در تیموس، سلولهای پوششی یا سلولهای اپیتلیال هستند که به بلوغ تیموسیتها کمک میکنند. سلولهای T بالغ، واکنش مناسبی با گیرندههای ایمنی بدن، برای مقابله با ارگانیسمهای بیماریزا دارند که این پدیده انتخاب مثبت گفت میشود.
برعکس، سلولهای T با پروتئینهای آزاد یا گیرندهای سلولهای خودی، هیچ واکنشی نمیدهند که به این عملکرد انتخاب منفی گفته میشود. غده تیموس، در دوران نوزادی و پیش از بلوغ در بزرگترین اندازه و فعالترین وضعیت خود است. در ابتدای دوره نوجوانی این غده شروع به کوچکتر شدن میکند و بافت سلولی آن به آرامی با چربی جایگزین میشود. اما برخی از سلولهای T تا بزرگسالی به رشد خود ادامه میدهند.
سلول های غده تیموس
در کل سه نوع سلول در غده تیموس وجود دارند که عبارتند از:
- سلولهای اپیتلیال: لایههای سطحی خارج بدن یا اندامهای داخلی را میپوشانند.
- «سلولهای کولچیتسکی» (Kulchitsky Cells): سلولهای ترشح کننده هورمون یا سلولهای نورواندوکرینی در تیموس هستند.
- تیموسیتها: سلولهایی که طی مراحلی در تیموس، به انواع لنفوسیت T بالغ تبدیل میشوند.
از دیگر سلولهایی که با تراکم کمتر در تیموس حضور دارند میتوان به برخی از ماکروفاژها، سلولهای دندریتی و تعداد کمی از لنفوسیتهای B که آنتیبادی تولید میکنند نیز اشاره کرد. همچنین غده تیموس دارای سلولهای عضله مانند به نام «میوئید» (Myoid) هست.
بلوغ انواع سلول T در تیموس
سلولهای T در تیموس به سه دسته مختلف تمایز مییابند:
- «سلولهای T کشنده» (Cytotoxic T Cells): مسئول کشتن مستقیم سلولهای عفونی و آلوده هستند.
- «سلولهای T کمککننده» (Helper T Cells): از طرفی باعث تحریک ترشح آنتیبادی از لنفوسیتهای B میشوند و از طرفی دیگر انواع سلول T را برای حمله به عوامل بیگانه بیماریزا فعال میکنند.
- «سلولهای T تنظیمکننده» (Regulatory T Cells): این سلولها به اصطلاح «پلیس» گفته میشوند و در زمان لازم، عامل مهار یا کاهش عملکرد لنفوسیتهای T و B هستند.
خون رسانی به تیموس
مویرگها و عروق خونیِ فراوانی بین دیوارههای لوبولی تیموس قرار دارند که باعث انتقال سلولها و مواد مغذی بین خون و بافت تیموس میشوند.
- سرخرگ تیموس: سرخرگهایی که به تیموس خونرسانی میکنند شاخههایی از عروق توراسیک، عروق تحتانی تیروئید و شاخههایی از عروق فوقانی تیروئیدی هستند. شاخهها به تیموس میرسند و سپس به سپتاها، کپسول در ناحیه بین کورتکس و مدولا میروند و یا به طور مستقیم وارد کپسول میشوند.
- سیاهرگ تیموس: به ورید «براکیوسفالیک» (Brachiocephalic) سمت چپ (سیاهرگ بازوییسری)، ورید توراسیک داخلی و در رگهای تحتانی تیروئید و گاهی مستقیما به وناکاوای فوقانی منتهی میشوند.
- عروق لنفاوی تیموس: عروق لنفاوی، فقط از تیموس خارج میشوند و به سرخرگها و سیاهرگها میپیوندند. مایع لنفاوی، به غدد لنفاویِ پاراسنترال، نای و براکیوسفالیک میریزد.
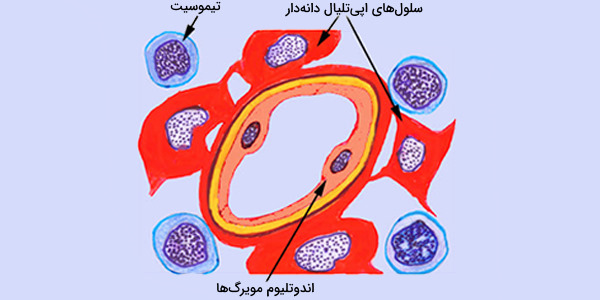
- مویرگهای تیموس: مویرگهای تیموس فاقد اندوتلیوم (دیواره داخلی) منفذدار و لایه بازال ضخیم هستند که موجب نفوذپذیری آنها نسبت به پروتئینها میشوند.
سد تیموسی خونی چیست؟
در قشر یا کورتکس تیموس، سرخرگها (شریانها) تعداد زیادی ساختارهای انحنادار پیچیده و مرتبط با سلولهای اندوتلیال و گلبولهای سفید خون (لنفوسیتها و ماکروفاژها) را تشکیل میدهند که در مجموع «سد تیموسی - خونی» (Blood Thymus Barrier) را به وجود میآورند. این سد خونی، مانع از ارتباط مستقیم سلولهای تیموس با خون و به راه افتادن آپوپتوز در لنفوسیتهای بلوغ نیافته میشود. سد خونی - تیموسی شامل بخشها و سلولهای زیر است:
- سلولهای اندوتلیال کورتکس (مربوط به لایه داخلی مویرگها)
- غشای پایه اندوتلیوم
- لایه نازکی از بافت پیوندی
- غشای پایه سلولهای اپیتلیومی رتیکولار نوع ۱
- سلولهای رتیکولار اپیتلیومی نوع ۱
اعصاب غده تیموس
اعصاب تیموسی، از «عصب واگ» (Vagus Nerve) و «ﺯﻧﺠﻴﺮﻩ ﺳﻤﭙﺎﺗﻴﻚ ﮔﺮﺩنی» (Cervical Sympathetic Chain) منشأ میگیرند. شاخههایی از عصب میانبندی یا «عصب فرنیک» (Phrenic nerve) که از اعصاب گردنی سوم، چهارم و پنجم منشأ دارند به کپسول میرسند اما وارد تیموس نمیشوند.
تغییرات تیموس
دو لوب تیموس، از نظر اندازه با یکدیگر تفاوت دارند. همچنین به طور معمول، لوب سمت چپ بالاتر و متمایل به سمت راست قرار دارد. بافت تیموسی ممکن است در سطح غده تیموس، یا گاهی درون آن پراکنده شده باشد. تیموس در کودکان به سمت بالا و تا غده تیروئید کشیده شده است.
تکوین غده تیموس
تیموسیتها و اپیتلیوم تیموس، منشأ تکوینی متفاوتی دارند. اپیتلیوم تیموس، زودتر تکوین مییابد و به صورت دو بافت، در دو سمت «کیسه حلقی» (Pharyngeal Pouch) و گاهی چهارمین کیسه حلقی رشد میکنند. این لایهها به سمت بیرون و پست مزودرم اطراف و مزانشیم مشتق میشوند از تاج عصبی، در جلوی آئورت شکمی ادامه مییابند. در این ناحیه، تیموسیتها و اپیتلیوم به یکدیگر رسیدهاند و به بافت پیوندی ملحق میشوند.
سوراخ حلقی هریک از دیورتیکولها از بین میرود اما گردنه بخشهای بطری مانند به نام (Neck of Flasks) تا مدتی به عنوان طناب سلولی باقی میماند. با ادامه تکثیر سلولهای دیواره گردنه فلاسک شکل، جوانههای سلولی ایجاد میشوند که با پیشروی مزودرم، احاطه و ایزوله میشوند. اپیتلیوم لوبولها را ایجاد میکند و سپس به ساختاری اسفنج مانند تبدیل میشود.
طی این مرحله، پیشسازهای خونساز در مغز استخوان یا سلولهای «هماتوپویتیک» (Hematopoietic)، به تیموس مهاجرت میکنند. تکوین طبیعی تیموس، به میانکنش بین ایپیتلیوم و تیموسیتهای خونساز وابسته است. عنصر ید نیز برای تکوین و فعالیت تیموس، ضرورت دارد.
کاهش سایز غده تیموس
تیموس پس از تولد به رشد خود ادامه میدهد تا در زمان بلوغ به بزرگترین اندازه خود میرسد. تیموس، طی دوران جنین و نوزادی در فعالترین وضعیت است. در دوران بلوغ وزن تیموس بین ۲۰ تا ۵۰ گرم است و سپس کاهش سایز و فعالیت طی فرایندی به نام «کاهش تیموسی» (Thymic Involution) رخ میدهد. پس از یک سالگی، میزان تولید سلولهای T کاهش مییابد و چربی و بافت پیوندی بخشی از حجم این غده را اشغال میکنند.
البته سلولهای چربی در زمان تولد نیز در تیموس، وجود دارند اما طی بلوغ افزایش حجم و اندازه پیدا میکنند. سپس با تهاجم به تیغههای بینابینی لوبولها و سپس کورتکس و مدولای تیموس، جایگزین بافت تیموسی میشوند. این روند تا دوران پیری ادامه دارد تا جایی که وزن آن به ۵ تا ۱۵ گرم میرسد و مشاهده آن حتی با میکروسکوپ هم مشکل خواهد بود.
آتروفی تیموس چیست؟
افزایش هورمونهای جنسی طی بلوغ، یا نابارور شدن با روشهای شیمیایی یا فیزیکی در بزرگسالی، باعث افزایش سایز و فعالیت تیموس و در نهایت آتروفی آن خواهد شد. بیماریهای شدید یا عفونت با ویروس HIV نیز ممکن است منجر به کاهش سایز این غده شوند.
غده تیموس چه می کند؟
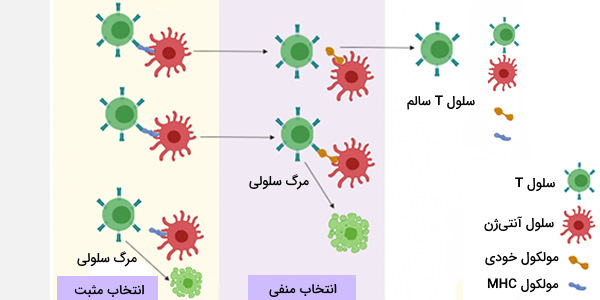
به طور کلی عملکرد غده تیموس، بلوغ سلولهای T سیستم ایمنی است که ایمنی وابسته به سلول را ایجاد میکنند. «پیشسازهای سلول T» یا (T cell Precursors) پس از تولید از پیشسازهای هماتوپویتیک در مغز استخوان، از طریق جریان خون به تیموس مهاجرت میکنند. این سلولها در تیموس، تیموسیت نامیده میشوند. طی تغییر و بلوغ پیشسازها در تیموس، سلولهای T آماده پاسخ ایمنی به سلولهای حاوی آنتیژن بیگانه میشوند که این فرایند انتخاب مثبت نام دارد. در عین حال بلوغ سلولهای T طوری صورت میگیرد که نسبت به آنتیژن سلولهای خودی، واکنشی نشان دهند که به این بخش از بلوغ آنها انتخاب منفی میگویند.
سلولهایی که در مقابل آنتیژنهای خودی فعال شوند وارد فاز آپوپتوز شده و دچار مرگ سلولی میشود. پس از اتمام فرایند بلوغ، سلولهای T وارد سیستم ایمنی بدن میشوند. هر سلول T یک رسپتور یا گیرنده منحصر به فرد جهت اتصال به یک آنتیژن خاص را دارد. رسپتور بیشتر سلولهای T به کمپلکس سازگاری یافته بافتی (MHC) متصل میشود که در صورت همخوانی، باعث فعالیت آن خواهد شد. برای عملکرد صحیح، یک سلول T بالغ باید به مولکول MHC متصل شود (انتخاب مثبت) ولی به آنتی ژن سطحی سلولهای خودی واکنش نشان ندهد (انتخاب منفی).
انتخاب مثبت در کورتکس و انتخاب منفی در بخش مدولای تیموس رخ میدهند. پس از این مرحله آن تعداد از سلولهای T که زنده ماندهاند، غده تیموس را ترک خواهند کرد. باقی مراحل بلوغ این سلولها در گردش خون محیطی انجام میشود که تا حدی نیز به دلیل ترشح سیتوکینها و هورمونهای تیموسی همچون تیمولین، تیموپویتین و تیموسین است.
هورمون های تیموس
همانطور که گفتیم، تیموس با داشتن سلولهای خاص و تولید و ترشح برخی از هورمونها، نقش اندوکرینی هم در بدن دارد. هورمونهایی که در تیموس تولید و ترشح میشوند عبارتند از:
- «تیموپویتین» (Thymopoietin) و «تیمولین» (Thymulin): هورمونهایی که در فرایند تمایز سلولهای T به روشهای مختلفی نقش دارند.
- «تیموسین» (Thymosin): به پاسخ ایمنی کمک میکند و همچنین باعث تحریک ترشح هورمونهای هیپوفیزی مانند هورمون رشد میشود.
- «فاکتور هومورال تیموس» (Thymic Humoral Factor): مشابه تیموسین عمل میکند اما به طور خاصی پاسخ ایمنی را نسبت ویروسها افزایش میدهد.
برخی هورمونهای دیگر نیز ممکن است به مقدار کم در تیموس ترشح شوند مانند:
- ملاتونین
- انسولین
اختلال در عملکرد غده تیموس
نقص و مشکل در تیموس، موجب کاهش سلولهای T و مشکلات خودایمنی مانند سندرم پلیاندوکرین اتوایمیون تیپ ۱ و میاستنی گراویس میشود. این مشکلات اغلب با سرطان بافت تیموسی به نام تیموما یا ایجاد بافت سلولی از لنفوسیتهای نابالغ مانند سلولهای T که بیماری لنفوم نام دارد، مرتبط هستند.
ضعف سیستم ایمنی
از آنجایی که تیموس، محل تکوین سلولهای T است، مشکلات مادرزادی در تکوین تیموس، منجر به اختلالات سیستم ایمنی خواهند شد. خواه این مشکلات به دلیل تکوین غده تیموس یا نقص در تکوین تیموسیتها باشند. از دست دادن تیموس به دلیل جهش ژنتیکی در سنین پایین، به طور مثال در «سندرم حذف 22q11.2» یا «سندرم دی جرج» (DiGeorge Syndrome)، «سندرم چارج یا شارژه» (Charge Syndrome) یا یک سندرم بسیار نادر به نام سندرم برهنه که سبب حذف تیموس و ریزش موها میشود، از جمله عوامل ایجاد نقص سیستم ایمنی هستند.
اختلالات ایمنی ناشی از نقص تیموس، از دلایل عمده عفونت ویروسی مداوم، عفونت با پروتوزوآ و قارچها محسوب میشوند. شایعترین علت اختلالات مادرزادی تیموس، به دلیل حذف در کروموزم ۲۲ یا همان سندرم دی جرج است. این سندرم به نقص در تکوین و رشد کیسه حلقی سوم و چهارم و در نهایت نارسایی در تکوین تیموس، میانجامد که عوارضی همچون موارد زیر را به دنبال خواهد داشت:
- بیماری قلبی مادرزادی
- غیر طبیعی بودن دهان مانند شکاف کام و لب شکری
- عدم تکوین غدد پاراتیروئیدی
- وجود فیستول بین نای و مری
درمان این مشکلات فقط با پیوند تیموس، امکانپذیر است.
نقص ایمنی شدید ترکیبی
این بیماری که به اختصار «SCID» نامیده میشود، گروهی از بیماریهای نادر ژنتیکی و مادرزادی هستند که علاوه بر کاهش لنفوسیت T، به کاهش لنفوسیت B و سلولهای کشنده طبیعی نیز منجر می شود. این سندرم ناشی از جهش در ژنهای تولید کننده پیشسازهای هماتوپویتیک است که پیشساز هر دو نوع سلول ایمنی هستند.
سندرم خود ایمنی پلی اندوکرین
سندرم پلی اندوکرین خودایمنی تیپ ۱ (Autoimmune Polyendocrine Syndrome Type 1) یا به اختصار APECED، سندرمی ژنتیکی نادر، ناشی از نقص ژنتیکی بافت تیموس است. جهش در ژنی که آنتیژنهای سلولهای خودی را در بافت اپیتلیال مدولای تیموس کد میکند، باعث نقص در فرایند انتخاب منفی و در نتیجه حمله سلولهای T به سلولهای خودی خواهد شد. در افراد مبتلا به APECED، سیستم ایمنی به بافتهای اندوکرین بدن حمله میکند و منجر به آسیب و بیماریهای زیر میشود:
- هیپوتیروئیدیسم یا کمکاری غده تیروئید
- بیماری آدیسون در غدد آدرنال
- عفونت کاندیدا در سطوح بدن شامل بافت پوششی دهان و ناخنها
و سایر عوارضی که عموما در کودکی بروز میکنند. درمان این بیماریها به طور مستقیم روی بافت یا اندام آسیب دیده اعمال میشود.
خودایمنی چند اندامی مرتبط با تیموما
تیموما به وجود نوعی تومور غیر شایع در غده تیموس گفته میشود که ممکن است در فرد مبتلا به خودایمنی نیز منجر شود. سلولهای T در این افراد مستقیما علیه آنتیژنهای سلولهای خودی بالغ میشوند چون تومور تیموس مانع از عملکرد صحیح تیموسیتها در از بین بردن سلولهای T ناسالم عمل میکند، همچون فردی که یک عضو پیوندیِ را پس میزند.
میاستنی گراویس
«میاستنی گراویس» (Myasthenia Gravis)، نیز یکی از بیماریهای خودایمنی است که به دلیل تولید آنتی بادی علیه رسپتورهای استیلکولین در عضلات، به وجود میآید. این نقص به عدم عملکرد صحیح بین اعصاب و عضله و در نهایت ضعف ماهیچهها در حرکت منجر خواهد شد. میاستنی گراویس معمولا با تیموما یا هیپرپلازی تیموس، مرتبط است. این بیماری اغلب در جوانی تا میانسالی بروز میکند و باعث خستگی مفرط و نقص حرکتی میشود.
آزمایش خون برای بررسی وجود آنتیبادی (مثلا آنتی بادی علیه رسپتورهای استیلکولین یا کینار ویژه عضله) و CT اسکن از روشهای تشخیص و جراحی برداشتن تیموس (تیمکتومی) روش درمان این بیماری هستند خصوصا اگر تومور وجود داشته باشد. از دیگر روشهای درمانی استفاده از داروهای «مهارکننده استیلکولین استراز» مانند «پیریدوستیگمین» (Pyridostigmine) که باعث افزایش عملکرد استیلکولین در سیناپس عصبی یا کاهش نرخ شکست آن میشوند.
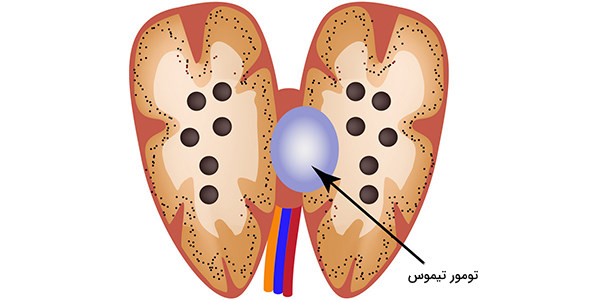
سرطان تیموس
تومورهایی با منشأ سلولهای اپیتلیال تیموس، «تیموما» (Thymomas) نامیده میشوند که اغلب در سنین بالای ۴۰ ایجاد میشوند. این تومورها عموما پس از ایجاد علائمی مانند درد و تورم گردن، قفسه سینه یا وناکاوای فوقانی، تشخیص داده میشوند. تیموما میتواند خوشخیم باشد اما با گسترش به پشت کپسول یا بدخیم شدن منجر به متاستاز و کارسینوما شود.
تومور خوشخیم تیموس، تومور بدخیم تیموس و کارسینومای تیموس، به ترتیب رایجترین انواع تومور در این اندام هستند. اگرچه اغلب سرطانهای تیموس، در اپیتلیال آن به وجود میآیند اما گاهی تیموسیتها نیز سرطانی میشوند. درمان سرطانهای تیموس در بیشتر موارد نیاز به برداشت و خارج کردن کامل غده تیموس دارند که این درمان، احتمال نقص یا کاهش شدید قدرت ایمنی بدن را در پی خواهند داشت.
علائم سرطان تیموس چیست؟
به غیر از مواردی که ذکر شد، از جمله نشانههای عمومی تومورهای تیموس، میتوان موارد زیر را نام برد:
- کوتاه شدن تنفس
- سرفه که ممکن است با بالا آوردن خون همراه باشد.
- درد قفسه سینه
- مشکل در بلع
- سردرد
- احساس سرگیجه یا سبکی در سر
- کاهش شدید اشتها و کاهش وزن بدون وجود علت زمینهای دیگر
لنفوم
تومورهایی موجود در سلولهای T در تیموس نوعی سرطان خون حاد لنفوبلاستیک (ALL) را ایجاد میکنند. این نوع سرطان علائم و عوارض مشترکی با انواع دیگر ALL دارد:
- کمبود پلاکت که منجر به کبودی یا خونریزیهای مداوم میشود.
- سرکوب سیستم ایمنی که عامل عفونتهای مداوم خواهد بود.
- نفوذ سلولها به درون بدن که موجب بزرگ شدن کبد، طحال، غدد لنفاوی یا دیگر مناطق مورد حمله میشود.
جواب آزمایش خون فرد مبتلا میزان بالای گلبولهای سفید یا لنفوبلاستها و کاهش پلاکت و آنمی را نشان میدهد. روشهای تخصصی و مولکولی دقیقتری نیز برای تشخیص این بیماری وجود دارد. درمان شامل شیمیدرمانی، درمان عوارض همچون عفونت با تزریق آنتی بادی و انتقال خون است. در صورت مقدار بسیار بالای گلبولهای سفید، یکی از گزینههای درمانی آفرزیس (Apheresis) یعنی دریافت خون، جداسازی پلاکتها و تزریق مجدد خون همراه با سایتوریداکشن (Cytoreduction) است که در این روش بافتهای سرطانی طی جراحی، با دقت بسیار از اندام مبتلا جدا میشوند.
لنفوم بزرگ سلول B مدیاستن (تیموس)
اگر جمعیت اندکی از لنفوسیتهای B که در تیموس وجود دارند، عامل اولیه ایجاد سلول سرطانی و تومور در تیموس باشند، نوعی از لنفوم غیر هوچکین به نام «لنفوم بزرگ سلولِ B» ایجاد خواهد شد. اگرچه در بررسیهای میکروسکوپی و فعالیت ژنها، برخی ویژگیهای لنفوم هوچکین را نیز نشان میدهند. این نوع از تومور تیموس در زنان شایعتر است. نشانهها و عوارض این بیماری اغلب به دلیل فشار بر بافتهای اطراف تیموس، مانند وانا کاوای فوقانی یا دستگاه تنفسی فوقانی به وجود میآیند. از طریق بیوپسی و روشهای ایمونوهیستوشیمی میتوان به منشأ تومورهای نواحی اطراف مانند گردن پی برد.
کیست تیموس
کیست تیموس، معمولا اندازهای کمتر از ۴ سانتیمتر دارد و تصادفا دیده میشود چون اغلب هیچ علامت یا عارضه خاصی ندارد. کیست تیموس ممکن است در گردن یا قفسه سینه به وجود بیاید و معمولا حاوی مایع است. کیست تیموس، با تعداد فراوانی از لایههای سلولی مسطح یا ستونی شکل پوشیده شده است. بزرگ شدن این کیستها هم مانند تیموما، میتواند باعث تورم نواحی اطراف شود و گاهی افتراق آن از تومور مشکل خواهد بود.
سایر بیماری های خود ایمنی مرتبط با تیموس
از جمله از بیماریهایی که میتوانند با تیموما مرتبط باشند عبارتند از:
- «لوپوس اریترومای سیستماتیک» (Systemic Lupus Erythematosus)
- «پلی میوزیت» (Polymyositis)
- «کولیت زخمی» (Ulcerative Colitis)
- «آرتریت روماتوئید» (Rheumatoid Arthritis)
- «سندرم شوگرن» (Sjogren (Sjögren) Syndrome)
- «سارکوئیدوز» (Sarcoidosis)
- «اسکلرودرمی» (Scleroderma)
نکته: تمام افرادی که مبتلا به این بیماریها هستند، لزوما تیموما ندارند.
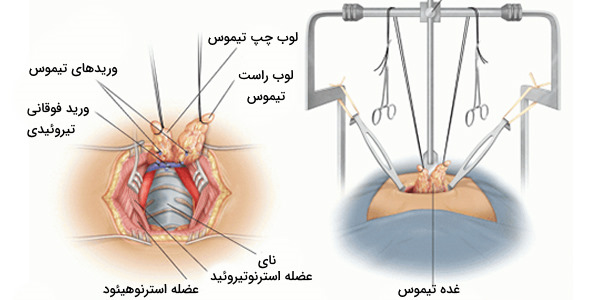
برداشتن غده تیموس
برداشتن غده تیموس و خارج کردن آن طی جراحی، «تیمکتومی» (Thymectomy) گفته میشود. علت شایع این عمل، دسترسی به قلب برای جراحی مشکلات قلبی و عروقی است خصوصا در دوران نوزادی است. برداشتن این غده در نوزادان موجب بروز بیماریهای مرتبط با ضعف سیستم ایمنی میشود چون سلولهای T فرصت بلوغ پیدا نکردهاند. در بزرگسالان به دلیل وجود حداقلی از فعالیت سلولهای T در سیستم ایمنی، برداشتن تیموس، فقط باعث کاهش پاسخ ایمنی بدن به آنتیژنهای جدید و ضعف ایمنی بدن خواهد شد.