شفا آنلاین>سلامت> ناتوانی واژهای عام است که دربردارنده همه اختلالات جسمی و ذهنی، محدودیتهای عملکردی و ناتوانی مشارکت افراد در فعالیتهای فردی و اجتماعی است. از آنجایی که عموما ناتوانان جزء گروههای آسیبپذیر جامعه هستند، ضرورت دارد نیازهای این افراد در سیاستگذاریها و برنامهریزیهای سلامت بهدرستی پاسخ داده شود. بخش مهمی از نیاز این افراد در حوزه سلامت، خدمات توانبخشی است که جزء جداییناپذیر از روند مراقبتهای سلامت محسوب میشود. در دهههای اخیر روند پیرشدن جمعیت، تغییر سبک زندگی، بار بیماریها و افزایش سوانح و حوادث و... نیاز به خدمات توانبخشی را بیشتر کرده و تأمین این خدمات را در جامعه به یکی از اولویتهای نظام سلامت در اغلب کشورها تبدیل کرده است.
به گزارش شفا آنلاین:نظر به اهمیت این حوزه، برخی دستگاههای اجرائی در کشور، با در نظر داشتن نیازهای گروههای هدف تحت پوشش خود، برخی خدمات توانبخشی را ارائه میدهند؛ ازجمله سازمان بهزیستی کشور، وزارت بهداشت، درمان و آموزش پزشکی، بنیاد شهید و امور ایثارگران، سازمان آموزش و پرورش استثنائی و سازمان هلالاحمر؛ اما بررسیها نشان داده که با وجود صرف منابع و فعالیت دستگاههای یادشده در این حوزه، وجود برخی موانع سبب شده است که بخش زیادی از معلولان و افراد ناتوان برای دسترسی و بهرهمندی از خدمات توانبخشی با چالشهایی روبهرو بوده و نیازهای آنان بدون پاسخ باقی بماند.
نتایج مطالعات انجامشده نشان میدهد که عموما وجود برخی چالشها ازجمله «سرمایهگذاری ناکافی در حوزه توانبخشی»، «ضعف حکمرانی در خدمات توانبخشی»، «مشکلات مربوط به کیفیت و کمیت نیروی متخصص در خدمات توانبخشی»، «دانش و درک محدود سیاستگذاران از حوزه توانبخشی» در سراسر جهان، دستیابی به خدمات توانبخشی را برای گروههای هدف با مشکل مواجه کرده است.
بر اساس گزارش سازمان بهداشت جهانی بیش از ۲.۴۱ میلیارد نفر در سراسر جهان، به دلایل افزایش سن (سالمندی)، آثار بلایای طبیعی، جنگ، تصادفات جادهای و آسیبهای محل کار و... به مراقبتهای پزشکی و توانبخشی نیاز دارند؛ اما شواهد حاکی از شکاف بزرگ و رو به رشد بین نیاز معلولان و توانخواهان به مراقبت توانبخشی و ظرفیت سیستمهای مراقبتهای بهداشتی برای برآوردن این نیاز است.
وضعیت ارائه خدمات توانبخشی در ایران
بر اساس حسابهای ملی سلامت کشور سهم هزینههای خدمات توانبخشی از کل هزینههای سلامت از ۱.۳۳ درصد در سال ۱۳۹۰ با کاهش ۸۴درصدی به ۰.۲۱ درصد در سال ۱۳۹۸ رسیده است. همچنین درباره نحوه تأمین مالی این خدمات نیز بر اساس آمارهای سال ۱۳۹۸، حدود ۳۹.۹ درصد از کل هزینههای توانبخشی ار طرف بخش عمومی، ۲۰.۴ درصد از طرف بیمههای خصوصی و تکمیلی و
۳۹.۷ درصد نیز به صورت پرداخت از جیب خانوارها تأمین شده است. زیاد بودن سهم پرداخت از جیب خانوار برای خدمات توانبخشی بیانگر کاهش توجه دولتها و سیاستگذاران نظام سلامت در ارائه این خدمات حیاتی برای گروههای هدف بوده است. ضمن اینکه با انتقال بار هزینههای خدمات سلامت بر دوش خانوارها و استفاده کمتر آنها از این خدمات به خاطر هزینههای بالا، نیاز به خدمات به دلیل استفاده کمتر، با اندکی وقفه به صورت شدیدتر و پرهزینهتر برای خانوار و نظام سلامت بروز خواهد کرد.
تعداد مراکز مرتبط با خدمات توانبخشی در سال ۱۳۹۷ در مقایسه با سالهای گذشته افزایش یافته است؛ اما این رشد بیشتر مربوط به مطبهای تکتخصصی بوده و در مقابل مراکز چندتخصصی که خدمات جامع توانبخشی را ارائه میدهند، مانند مراکز جامع توانبخشی و مراکز روزانه و حرفهآموزی رشد کمتری داشتهاند. ضمن اینکه تعداد مراکز ارائه خدمات در منزل (شامل مراکز بالینی و پرستاری وزارت بهداشت و مراکز توانبخشی در منزل) نیز از ۴۷۲ مرکز در سال ۱۳۹۰ به ۳۱۳ مرکز در سال ۱۳۹۷ رسیده است.
در سالهای 1390 تا 1397 نیروی انسانی مرتبط با خدمات توانبخشی در کشور نیز با افزایش همراه بوده که البته در میان هفت رشته متخصص طب فیزیکی، فیزیوتراپی، کاردرمان، گفتاردرمان، شنواییسنجی، بیناییسنجی و ارتوپدی فنی، تعداد فیزیوتراپها به نسبت جمعیت بیشتر از دیگر ارائهدهندگان خدمات توانبخشی بوده است.
اگرچه اقداماتی برای افزایش دسترسی افراد ناتوان و کمتوان به خدمات توانبخشی انجام شده، اما با توجه به افزایش تقاضا برای دریافت خدمات توانبخشی در کشور، بهویژه در جامعه معلولان کشور، همچنان به دلیل وجود موانع مختلف در ابعاد ساختاری، تأمین منابع مالی و شیوه ارائه خدمات، از قبیل نبود مدیریت واحد در خدمات توانبخشی، ناکافیبودن منابع مالی در حوزه توانبخشی، عدم کفایت پوشش بیمهای خدمات توانبخشی، توزیع نامناسب مراکز و نیروی انسانی ماهر و متخصص در حوزه توانبخشی، کمتوجهی به مسئله پیشگیری از معلولیت، فقدان دسترسی به دادههای ملی و جامع در حوزه توانبخشی، نبود شناخت کافی از نیازهای واقعی افراد توانخواه، فقدان نظام ارائه خدمات یکپارچه توانبخشی و جانمایینکردن خدمات توانبخشی در مراقبتهای بهداشتی اولیه، برخی نیازهای افراد به خدمات توانبخشی بدون پاسخ مانده است و ادامه این فرایند میتواند نظام سلامت را در سالهای آتی و با افزایش تعداد سالمندان در کشور با مسائل اولویتدار بیشتری مواجه و هزینههای سنگینی را بر نظام سلامت و افراد توانخواه تحمیل کند.
نظام ارائه خدمات توانبخشی در دنیا
در دهههای اخیر، در راستای تأکیدات مندرج در اسناد بینالمللی از قبیل اجرای هدف دو برنامه اقدام جهانی ناتوانی، یعنی «تقویت و گسترش توانبخشی، فناوری در وسایل کمک توانبخشی، خدمات حمایتی و توانبخشی مبتنی بر جامعه» یا توصیه کنوانسیون سازمان ملل متحد درباره حقوق افراد دارای معلولیت در ذیل ماده (۲۶) که از کشورهای عضو میخواهد اقدامات مناسب را برای سازماندهی، تقویت و گسترش خدمات و برنامههای توانبخشی انجام دهند؛ توصیههایی از سوی سازمان بهداشت جهانی با هدف ارتقای خدمات توانبخشی برای کشورها که عبارتاند از ادغام خدمات توانبخشی در نظامهای سلامت، یکپارچهشدن خدمات توانبخشی در سطوح خدمات بهداشتی-درمانی، تربیت و توزیع نیروی کار توانبخشی چندرشتهای، دسترسی به خدمات توانبخشی در جامعه و در بستر بیمارستان، ایجاد واحدهای توانبخشی تخصصی در بیمارستان، اختصاص منابع مالی مورد نیاز برای ارائه خدمات توانبخشی بهینه در نظام سلامت، پوشش بیمهای خدمات توانبخشی و اتخاذ سیاستهای تأمین مالی در راستای دسترسی به وسایل کمکی برای افراد نیازمند. در این راستا بسیاری از کشورهای درحالتوسعه، نظام توانبخشی پزشکی خود را (بر اساس الزامات ملی خود) با هدف بازگرداندن توانایی عملکردی و کیفیت زندگی افراد دارای ناتوانیهای جسمی یا ادغام حداکثری آنها در جامعه و پیشگیری از معلولیت، اجرا کردهاند. نمونههایی از نظامهای خدمات توانبخشی پزشکی در برخی کشورها به شرح زیر ارائه شده است:
آلمان: در آلمان، درمان توانبخشی در مؤسسات پزشکی بستری و سرپایی و بهاصطلاح «کلینیکهای مراقبت روزانه» انجام میشود. در این سیستم امکان بستری افراد در مراکز توانبخشی، بخشهای توانبخشی در بیمارستانهای بزرگ و آسایشگاهها وجود دارد. با وجود مراکز مورد نیاز برای بستری، در آلمان خدمات سرپایی به بستری ترجیح داشته و بیماران تمایل کمتری به بستری در مراکز دارند. چنین اشکالی از خدمات توانبخشی مانند امکانات مراقبت روزانه و بیمارستان برای بیماران مبتلا به بیماریهای مزمن و افراد ناتوان که نیازی به نظارت مداوم پزشکی در تمام روز ندارند نیز رایج است. برای تعیین کارایی خدمات توانبخشی از روش پرسشگری از بیماران در هنگام ترخیص از مراکز استفاده میشود. خدمات بهداشت عمومی و توانبخشی مبتنی بر سیستم بیمه سلامت و متشکل از بیمه اجباری دولتی و صندوقهای بیمه سلامت خصوصی است.
فرانسه: در فرانسه، بسیاری از اقدامات توانبخشی بستری بهعنوان درمان ترمیمی و همزمان در طول اقامت بیمار در بیمارستان انجام میشود. درمان با شرایط بستری معمول، مدت و شرایط بیمار به دو صورت درمان کوتاهمدت و طولانیمدت دستهبندی میشود. در حالت اول دلالت بر خدمات توانبخشی داشته و حالت دوم درمان طولانیمدت در مراکز اقامتی معلولان انجام میگیرد. اما در کشور فرانسه درمان کوتاهمدت اولویت دارد.
کسب مجوز برای ایجاد مراکز توانبخشی در فرانسه منوط به رعایت استانداردهای لازم در این حوزه است. در کشور فرانسه به دلیل کمبود نیروی انسانی ماهر از قبیل پرستاران، مراکز با صفهای انتظار طولانی بیماران ناتوان مواجه هستند؛ پس نمیتوانند طبق برنامه و زمانبندی مشخص خدمات توانبخشی را به گروههای هدف ارائه دهند. شایان ذکر است که تأمین مالی خدمات توانبخشی در این کشور، بیمه مراقبتهای پزشکی است که بخشی از نظام بیمه اجتماعی بوده و حدود 80 درصد جمعیت آن کشور را تحت پوشش خود دارد.
سوئیس: خدمات توانبخشی در کشور سوئیس در بیمارستانها و مبتنی بر خدمات چندرشتهای برای درمان و از طریق متخصصان این حوزه ارائه میشود. برنامههای درمان توانبخشی بیشتر در بخش بستری گسترش یافته و در طول هفته برای بیماران ارائه میشود. در این برنامه پزشکان مسئول تشخیص، مدیریت، هماهنگی و کنترل اقدامات درمانی مطابق با برنامه توانبخشی هستند. ثبت پرونده بالینی بیمار، ارائه توصیههای مرتبط با خدمات توانبخشی پس از ترخیص بیمار و ارائه بازخورد به پزشک ارجاعکننده و نهادهای بیمهای از دیگر خدمات ارائهشده در برنامه توانبخشی در بخش بستری است. در سیستم توانبخشی پزشکی سوئیس، بحث مدیریت کیفیت خدمات و همچنین معیارهای مرتبط با نیروی انسانی برای تعیین قابلیتهای کلینیکهای توانبخشی در نظر گرفته میشود. برای مثال فیزیوتراپها باید دستکم ۲.۵ ساعت در هر جلسه برای بیمار خدمات ارائه دهند؛ در غیراینصورت کیفیت درمان کاهش مییابد.
سهم خدمات توانبخشی از هزینههای بخش سلامت در ایران
یکی از مهمترین موضوعات اقتصادی مرتبط با سلامت، نحوه تأمین مالی خدمات بهداشتی و درمانی است. این فعالیتها در دنیا اصولی از طرف نهادهای مختلفی ازجمله بیمههای اجتماعی، بیمههای خصوصی، دولت، شرکتها و مؤسسات یا پرداختهای مستقیم افراد تأمین مالی میشود. نحوه مشارکت نهادهای یادشده در تأمین مالی سلامت پایداری و عدالت در نظام سلامت را بهشدت تحت تأثیر قرار میدهد. به نحوی که هرچه وابستگی تأمین مالی به پرداختهای مستقیم افراد بیشتر باشد، فشارهای مالی بر افراد بیشتر و فعالیتهای بهداشتی و درمانی ناپایدارتر خواهد بود. در تمام کارکردهای نظام سلامت خدمات توانبخشی با اختلاف بسیار زیاد، بیشترین وابستگی را به هزینههای پرداختشده از طرف خانوارها (پرداخت از جیب) دارند که این موضوع پایداری فعالیتها و خدمات این حوزه را با خطر بالای مواجهه با هزینههای فاجعهبار برای خانوادههای نیازمند همراه کرده است. استناد به اطلاعات مندرج در حسابهای ملی سلامت در سالهای ۱۳۹۰ - ۱۳۹۸، هزینههای مربوط به خدمات توانبخشی از پنجهزارو 733 میلیارد ریال در سال ۱۳۹۰ به سههزارو 756 میلیارد ریال در سال ۱۳۹۸ کاهش یافته است. نکتهای که وجود دارد، این است که سهم خدمات توانبخشی تا سال ۱۳۹۲ در حدود ۱.۳۳ درصد از کل هزینههای سلامت بود؛ اما در سال ۱۳۹۳ با کاهش ۵۹ درصدی روبهرو شد. در سال ۱۳۹۴، اگرچه سهم هزینههای خدمات توانبخشی رشد ۱۳درصدی را تجربه کرد؛ اما مجدد از سال ۱۳۹۵ تا سال ۱۳۹۸، این روند شیب نزولی داشته و در نهایت در سال ۱۳۹۸ به ۰.۲ درصد رسیده است.
چند توصیه
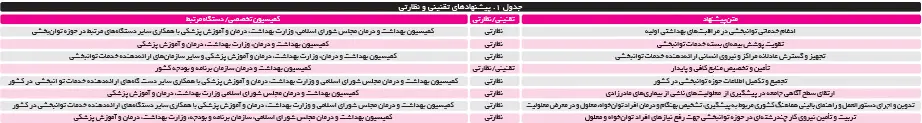
مرکز پژوهشهای مجلس در گزارشی درباره بررسی شیوه خدمات توانبخشی در نظام سلامت ایران مینویسد: در سالهای اخیر رشد سریع جمعیت سالمندان، افزایش بیماریهای غیرواگیر و مزمن و همچنین حوادث رانندگی و ضرورت پیشگیری از معلولیت در جهان، نیاز به نظام جامع خدمات توانبخشی را اجتنابناپذیر کرده است. براساساین، در کشور ایران توجه به حمایت از افراد دارای معلولیت و توانخواهان نیازمند به خدمات توانبخشی در قوانین و مقررات دستگاههای اجرائی مورد تأکید قرار گرفته است؛ اما بررسیها نشان میدهد که با وجود اقدامات انجامشده، به دلیل برخی چالشها و موانع موجود در کشور، بخش زیادی از نیازهای این افراد بدون پاسخ باقی مانده است. در این راستا ضرورت دارد برخی اقدامات و الزامات از سوی وزارت بهداشت، درمان و آموزش پزشکی بهعنوان متولی خدمات توانبخشی و دیگر دستگاههای ارائهدهنده این خدمات در کشور در راستای ارتقای جایگاه خدمات توانبخشی و تقویت این خدمات در نظام سلامت مدنظر قرار گیرد:
الف) ادغام خدمات توانبخشی در مراقبتهای بهداشتی اولیه
ب) تقویت پوشش بیمهای بسته خدمات توانبخشی
ج) تجهیز و گسترش عادلانه مراکز و نیروی انسانی ارائهدهنده خدمات توانبخشی
د) تأمین و تخصیص منابع کافی و پایدار
ه) تجمیع و تکمیل اطلاعات حوزه توانبخشی در کشور
و) ارتقای سطح آگاهی جامعه در پیشگیری از معلولیتهای ناشی از بیماریهای مادرزادی
ز) تدوین و اجرای دستورالعمل و راهنمای بالینی هماهنگ کشوری مربوط به پیشگیری، تشخیص بهنگام و درمان افراد توانخواه، معلول و در معرض معلولیت
ت) تربیت و تأمین نیروی کار چندرشتهای در حوزه توانبخشی برای رفع نیازهای افراد توانخواه و معلول./شرق