به گزارش شفاآنلاین ،دکتر محمدرضا صفرینژاد اظهار داشت: «مشخصه اصلی بیماری سیفیلیس، وجود زخم در ناحیه تناسلی است که اگرچه این بیماری از طریق همین زخمها انتقال مییابد ولی در بیشتر موارد، زخمها تشخیص داده نمیشوند و اغلب فرد مبتلا از آلودگی خود ناآگاه است و ناخواسته این بیماری را به دیگری منتقل میکند.»
وی با اشاره به اینکه این بیماری از طریق مادر باردار نیز میتواند به جنین انتقال یابد، گفت: «اگر خانمی باردار مبتلا به سیفیلیس شود، میتواند آن را به جنین خود منتقل کند که در این صورت به آن سیفیلیس مادرزادی میگویند. ابتلای جنین میتواند باعث عوارض خطیر در جنین یا حتی مرگ او شود. معمولاً نوزادانی که دارای سیفیلیس هستند در موقع تولد وزن اندکی دارند و احتمال زایمان زودرس نیز زیاد است و گاهی نوزاد مرده به دنیا میآید.»
این استاد دانشگاه با بیان اینکه برای حفاظت جنین خانم باردار باید در دوران بارداری از نظر وجود سیفیلیس بررسی و در صورت لزوم درمان شود، اظهار داشت: «نوزاد مبتلا به سیفیلیس ممکن است در موقع تولد هیچگونه علامتی نداشته باشد ولی اگر فوراً درمان نشود ظرف چند هفته عوارض خطیر وی را گرفتار خواهد کرد. سیفیلیس درمان نشده در نوزاد میتواند منجر به آب مروارید، کری، تشنج و سرانجام مرگ شود.»
این استاد دانشگاه در ادامه با بیان اینکه این بیماری از طریق حوله، استخر، وسایل دستشویی، ظروف آشپزخانه، لباس و... منتقل نمیشود، افزود: «عامل بیماری سیفیلیس، باکتری بنام ترهپونما پالیدوم است. زمانی بیماری سیفیلیس، مشکل بهداشتی عمومی محسوب میشد و ابتلا به آن در درازمدت میتوانست باعث التهاب مفاصل، آسیب به مغز و کوری شود، ولی در اواخر دهه 1940 با کشف پنیسیلین این عفونت قابل درمان شد. طبق گزارش مرکز کنترل بیماریها در آمریکا در دهه 1990 شیوع این بیماری رو به کاهش گذاشت و در سال 2000 به کمترین میزان خود رسید ولی از آن به بعد مجدداً شیوع این بیماری رو به افزایش رفت به طوری که در سال 2006، تعداد 36 هزار مورد جدید گزارش شد که این آمار به غیر از مواردی است که تشخیص داده نشده و گزارش نشده باقی ماندهاند.»
صفرینژاد با اشاره به اینکه این بیماری دارای سه مرحله مجزاست، گفت: «در نوع سیفیلیس زودرس یا اولیه، فرد دچار یک یا دو عدد زخم در ناحیه تناسلی میشود که این زخمها معمولاً شبیه جای نیش پشه هستند ولی بزرگ و اغلب بدون درد. از خصوصیات زخم سیفیلیس بدون درد بودن آن است. این زخمها معمولاً در ناحیه تناسلی هستند ولی گاهی در اطراف دهان نیز ایجاد میشوند. موعد ایجاد زخمها 90-10 روز (متوسط 3 هفته) پس از آلوده شدن است. اگر حتی بیماری سیفیلیس درمان نشود، این زخمها ظرف 6 هفته بدون گذاشتن جای اسکار التیام پیدا میکنند.»
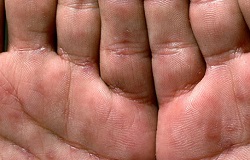
وی در ادامه با اشاره به اینکه سیفیلیس ثانویه نیز 6 هفته تا 6 ماه پس از آلوده شدن به باکتری شروع میشود و 3-1 ماه طول میکشد، گفت: «از خصوصیات این مرحله ایجاد بثورات جلدی قرمزرنگ (راش) است. مشخصه مهم این بثورات جلدی این است که در کف دستها و پاها ایجاد میشوند، ولی ممکن است در سایر قسمتهای بدن نیز ایجاد شوند و شبیه بثوراتی سایر بیماریهای پوستی باشند. مثل سیفیلیس اولیه، سیفیلیس ثانویه نیز در صورت عدم درمان خودبخود فروکش پیدا میکند. درصورتی که سیفیلیس درمان نشود، رفتهرفته وارد مرحله سوم (سیفیلیس ثالثیه) میشود که در آن بیمار دچار ضایعه قلبی، مغزی و سیستم عصبی خواهد شد و عوارض ابتلای این اعضا عبارتاند از فلج، کوری، زوال حافظه، کری و ناتوانی جنسی، این مرحله میتواند حتی منجر به مرگ هم شود.»
این اورولوژیست با بیان اینکه روشهای مختلفی برای تشخیص سیفیلیس وجود دارند و این بیماری به راحتی با دارو درمان میشود، گفت: «اگر فردی کمتر از یک سال به این بیماری مبتلا باشد، درمان با پنیسیلین است. در صورتی هم که فردی به پنیسیلین حساسیت داشته باشند درمان با تتراسیکلین و داکسیسایکلین خواهد بود. افراد مبتلا به این بیماری آمیزشی باید تا کامل شدن دوره درمان رابطه جنسی نداشته باشند و شریک جنسی افراد مبتلا به سیفیلیس باید آزمایش و در صورت لزوم درمان شود.»

