کودکمادرها کابوس رزیدنتها
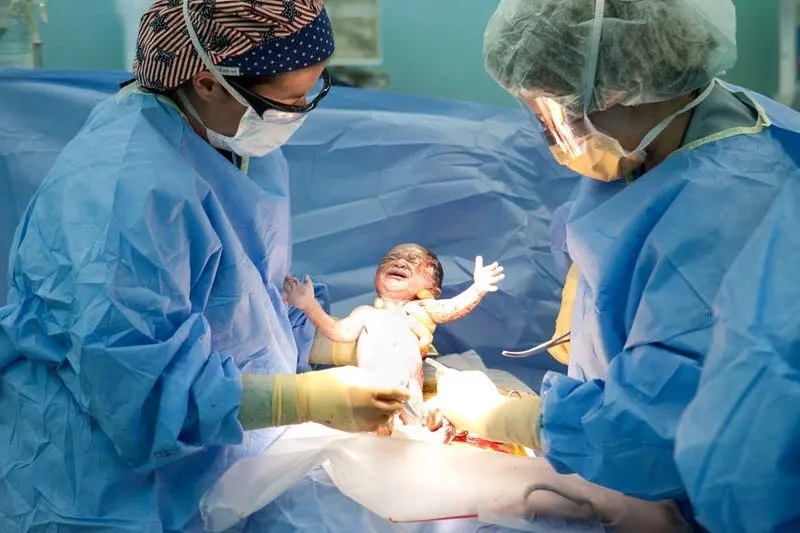
شفاانلاین»سلامت» «روزهایی هست که از خودمان بیزار میشویم.» دستیاران متخصص زنان و زایمان که پس از ۸-۷ سال تحصیل در رشته پزشکی عمومی، قبولی در آزمون دستیاری و گذاشتن تعهد و ضامنهای غیرمتعارف بالاخره پایشان به پاویون بیمارستان باز شده، از همان بدو ورود متوجه شرایط غیرمعمول دستیاری یا «رزیدنتی» زنان و زایمان در مقایسه با دیگر تخصصها میشوند؛ تفاوتهایی که درنهایت منجر به این میشود که «آدم از خودش بیزار شود.»
به گزارش شفاآنلاین همین بیزاری هم هست که گاه رزیدنتهای زنان و زایمان را از زندگی سیر میکند؛ آخرین آنها، «نرگس محمدپور»، اهل سقز و رزیدنت سال آخر رشته زنان و زایمان دانشگاه علوم پزشکی تبریز که در آستانه فارغالتحصیلی، هفته پیش درگذشت؛ در خبرهای اولیه گفته شد که او بر اثر فشار کاری، ایست قلبی کرده اما همکاران و نزدیکانش میگویند، او خودش به زندگیاش پایان داده است.
بررسیهای «هممیهن» نشان میدهد، مجموعهای از عوامل موجب این اتفاق بوده است؛ مهمترین آن، پروندهای درباره به دنیا آمدن یک کودک با فلج مغزی. فلج مغزی در علم پزشکی یک مسئله چندعاملی است و از ژنتیک تا شرایط زایمان میتواند در آن نقش داشته باشد. آنچه رزیدنتهای پزشکی تجربه میکنند، تعدد آسیبهایی مانند فلج مغزی برای نوزادانی است که از شکم کودکمادرها بیرون میآیند.
نمونه اخیر آن هم پرونده فلج مغزی نوزادی در تبریز است که در پایان راه رزیدنتی، جان دستیار متخصص زنان این پرونده، نرگس محمدپور را به لب رساند و جامعه پزشکی را در سوگ جدیدی فرو برد؛ مادری که فرزندش در آن پرونده دچار فلج مغزی شد ۱۶ ساله بود و در ۱۴ سالگی ازدواج کرده بود. براساس قانون، دستیاران زنان و زایمان اجازه ندارند مادری که کمسنوسال است و آمادگی زایمان طبیعی را ندارد، از همان ابتدا برای سزارین به اتاق عمل ببرند.
اگر این کودکمادرها در اولین زایمان سزارین شوند، باید تمام زایمانهای بعدی آنها هم با سزارین انجام شود و این خلاف یکی از بندهای قانون «حمایت از خانواده و جوانی جمعیت» است که افزایش زایمان طبیعی در برابر سزارین را نشانه گرفته است.
نرگس محمدپور در سال سوم رزیدنتی بود که پروندهای مربوط به یک زایمان پرخطر برای او تشکیل شد؛ پروندهای که همکارانش آن را مربوط به فشار سیاستهای وزارت بهداشت برای کاهش سزارین و افزایش زایمان طبیعی میدانند که براساس آن، این زایمان بهصورت طبیعی انجام شد و نتیجهاش تولد کودکی با فلج مغزی بود. حالا بعضی منابع به «هممیهن» میگویند، هیئت نظام پزشکی تبریز 18 درصد قصور را به محمدپور نسبت داد؛ یعنی بالاترین درصد در میان تیم پزشکی. «برای استاد ۵ درصد، رزیدنت سال پایین ۱۰ درصد، رزیدنت بالاتر ۵ درصد و نرگس ۱۸ درصد.»
مقصر شدن در پروندههای اینچنینی و محکوم شدن به پرداخت دیه، از مشکلاتی است که رزیدنتهای زنان و زایمان از آن گله دارند. مریم که از متخصصان زنان و زایمان در اصفهان است، در این باره به «هممیهن» میگوید، مهمترین مسئله درباره شرایط کاری پزشکان و دستیاران زنان و زایمان این است که هیچ تناسبی میان دستمزدی که آنها دریافت میکنند و مبلغی که بهعنوان دیه در صورت خطای پزشکی به آنها تعلق میگیرد، وجود ندارد: «پزشک زنان برای یک زایمان، که اگر سزارین باشد، یکونیم میلیون تومان، ششماه بعد از انجام عمل از بیمه دریافت میکند اما اگر حین عمل اتفاقی بیفتد، حتی درصورتیکه پزشک در تمام مراحل حضور داشته باشد، اگر مرگ باشد، یک دیه کامل و اگر فلج مغزی باشد، بسته به شدت فلج مغزی بین سه تا هفت دیه برای یک پزشک در نظر گرفته میشود.»
زایمان طبیعی در حداقلیترین حالت خود، بین هفت تا هشت ساعت بهطول میانجامد و در تمام این ساعتها اضطراب در جانِ دستیاران لانه میکند. آنها اگر دستیار سال اول باشند، باید یکشب درمیان در بیمارستان شیفت باشند. در سال دوم، دوشب درمیان و در سالهای سوم و چهارم حداقل بین ۸ تا ۱۰ شیفت در ماه در بیمارستاناند.
براساس اخبار منتشرشده سال گذشته ۱۶ رزیدنت با مرگ خودخواسته به زندگیشان پایان دادند و تنها در بازه زمانی یک هفته در مدت کوتاهی که از سال جدید گذشته خبر جان باختن شش پزشک و دستیار پزشکی در خبرها منتشر شد. ساناز صادقی، پرستار بیمارستان مدنی کرج بر اثر فشار کاری در شیفت، جان باخت. حامد حسنپور، پزشک عمومی در زاهدان به زندگیاش پایان داد.
مرجان ولیاللهزاده، دکترای حرفهای پزشکی در تهران به زندگیاش پایان داد. نرگس محمدپور، دانشجوی ترم آخر رزیدنتی زنان و زایمان در تبریز به زندگیاش پایان داد. حامد بیات، دکترای حرفهای پزشکی در شیراز و فریدون صالحی، فوقتخصص جراحی پلاستیک در تبریز به زندگیشان پایان دادند.
سودابه کاظمی، رئیس انجمن متخصصان زنان و زایمان ایران معتقد است، در مواجهه با چنین شرایطی باید نشانهها را جدی گرفت: «خودکشی رزیدنتها واقعه بسیار دردناکی است اما میزان انصراف از رشته زنان و زایمان هم بسیار زیاد است. فارغالتحصیلان ما حاضر نیستند در بیمارستانهای دولتی کار کنند چون نمیتوانند از نظر مالی زندگیشان را بگذرانند. پیش از اینکه کار به جای خطرناکی مانند خودکشی برسد، باید فکری به حال رزیدنتها کرد.»
یک قانون و صدها فشار
مسئله اما فقط اینها نیست. از زمان اجراییشدن قانون حمایت از خانواده و جوانی جمعیت، متخصصان زنان و زایمان، در مرکز فشارهای زیادی بودهاند. سودابه کاظمی، رئیس انجمن متخصصان زنان و زایمان از نامههای مکرر تهدیدآمیز و تنبیههای وضعشده برای این پزشکان میگوید. او میگوید، متخصصان زنان زیر بار سختگیریهای مداومند. از طرف دیگر، تعرفههای این رشته نامناسب است. بهعنوان مثال پولی که به پزشک متخصص زنان برای سقط جنین اورژانسی داده میشود، کمتر از پول اسنپ رفتوآمد است: «بهعنوان انجمن زنان و زایمان، بالای ۳۰ جلسه با وزارت بهداشت و درمان برای این موضوع گذاشتیم اما میزان تعرفه هیچ تغییری نکرد.»
او در توصیف وضعیت کاری دستیاران پزشک زنان و زایمان به «هممیهن» میگوید: «اگر رزیدنتی در مناطق محروم ۱۰ برابر حقوقی که الان پرداخت میشود هم دریافت کند، باز هم طرح اجباری را میگذراند و بعد دوباره برمیگردد. چون در این مناطق امنیت شغلی و امکانات زندگی وجود ندارد.» رئیس انجمن زنان و زایمان سهسال است که هشدار میدهد، رشته زنان و زایمان بر لبه بحران است.
او بارها از مسئولان خواسته به داد این رشته برسند و کمیته بحران برای این رشته در وزارت بهداشت تشکیل شود: «مسئله این است که در مسائل مامایی و بارداری آنقدر سختگیری و مشکلات قانونی وجود دارد و تعرفههایی که برایش تعیین شده با حجم مسئولیت و فشار کاری این رشته تناسب ندارد که این خطر وجود دارد که متخصصان زنان، کار در این زمینه را کنار بگذارند. این بلا بر سر رشته گوش و حلقوبینی هم آمد؛ در این رشته هم همه جذب کارهای زیبایی شدند. الان اگر کسی مشکل گوش داشته باشد، باید آنقدر بگردد که کسی در حیطه گوش، جراحیهای پیشرفته انجام دهد.»
کودکهمسری و کودکمادری یکی دیگر از مسائلی است که دولت نقش موثری در حل آن ایفا نمیکند و یکی از دلایل این موضوع، سیاست افزایش جمعیت است. باباخانی همچنان که این مسئله را یک آسیب اجتماعی میداند اما در این باره میگوید: «اگر بهسبب دلایل شرعی، ایدئولوژیکی و افزایش جمعیت ترجیح میدهید زادوولد آمار بالایی داشته باشد، حداقل ساختارهای رفاهی اولیه را تقویت کنید. مادر نمیتواند برای فرزندش پوشک و برای خودش نوار بهداشتی تهیه کند. ما در مجموعه خودمان اخیراً تعداد بسیار زیادی مراجعهکننده مادر داریم که میگویند چون دسترسی کافی به مواد غذایی ندارند، شیرشان خشک شده است.
بسیارند مادرهایی که کودک را رها کردند، رفتند و مادربزرگ فرزند آنها را بزرگ میکند. این مسائل زمانی اتفاق میافتد که فرد آمادگی پذیرش مسئولیت را ندارد. هیچ زیرساختی هم وجود ندارد که مادر با خیال راحت بتواند بهعنوان مثال ویتامینهای مورد نیاز بدنش را از مرکز بهداشت بگیرد یا شیرخشک مورد نیاز فرزندش را از مراکز دولتی تهیه کند یا حتی شیر را با یارانه دریافت کند و فرزندی با حداقل استاندارد سلامت جسمی را بزرگ کند.»
کودکهمسرها، کابوس رزیدنتها
شیفتهای ۳۶ ساعته، گاهی به ۷۲ ساعت هم رسیده است. در بخشهای زنان که هیچگاه از مریض خالی نمیشود، هر ساعت از شبانهروز هم که باشد، حجم کاری برای دستیاران طاقتفرساست. دستیارانی که به روایت خودشان، در یکروز در درمانگاه بیمارستان مجبور به یادداشتبرداری از وضعیت پزشکی ۱۰۰ بیماریاند که آنها را ویزیت کردهاند.
تخصص زنان و زایمان، تنها تخصصی است که با جان حداقل دو بیمار گره خورده است. اگر فرزندان زن باردار، دوقلو یا سهقلو باشند و شرایط طوری باشد که همه نوزادان بر وفق مراد بچرخند و از رحمهای مادرانشان خارج شوند، حقوق ماهانه آنها بین ۱۲ تا ۱۵ میلیون تومانی خواهد بود. رخت سیاه بر تنشان در روزی مینشیند که نوزادی با فلج مغزی متولد شود؛ مسئلهای که کابوس هر دستیار و پزشک متخصص زنان است، مشابه اتفاقی که برای نرگس محمدپور افتاد.
رزیدنتهای زنان در طول سالهای کاریشان، زنان بارداری را به چشم میبینند که گوش دادن به قصههایشان، فراتر از تحمل آنهاست؛ بهویژه قصه کودکمادرها. مهدیار سعیدیان، فعال صنفی و رسانه حوزه پزشکی و سلامت به «هممیهن» میگوید که تا پیش از ۱۸ سالگی، بدن دختران به رشد مناسب برای انجام زایمان طبیعی نرسیده است: «زایمان طبیعی برای زنانی که کودکهمسر و کودکمادرند با خطرات بیشتری روبهروست چون خروجی لگن دختر زیر ۱۸ سال هنوز رشد کامل نکرده و آمادگی پذیرش 24 ساعت اکسیتوسین و بقیه اقدامات لازم برای زایمان طبیعی را ندارد.»
دستیاران زنان و زایمان، یک زایمان طبیعی موفق را نتیجه همکاری خوب مادر و پزشک میدانند که در کودکمادران به این علت که درک روشنی از فرآیند زایمان طبیعی ندارند، عموماً به درستی اتفاق نمیافتد. یکی از رزیدنتهای زنان و زایمان در بیمارستانی در یکی از شهرهای شمالغربی کشور به «هممیهن»، از تعداد زیاد مراجعان کودکمادر به بیمارستان خبر میدهد: «آنها بیشتر از روستاها میآیند، خانوادههایشان از آنها انتظار سه یا چهار فرزند را دارند و حتماً باید پسری هم به دنیا بیاورند. سزارین، یک عمل بزرگ و پرعارضه است. انجام چهار یا پنجبار سزارین، ممکن است بهدلیل چسبندگی جفت به مرگ مادر منجر شود.»
او در همین روزهای اخیر شاهد زایمان یک کودکمادر در بیمارستانشان بوده که درنهایت نوزاد با فلج عصبهای یکی از دستهایش متولد شده است. مادر ۱۵ سال داشته، بچه گیر کرده بوده و آنها مجبور شدند برای خارج کردن بچه از شکم مادر، او را بِکِشند. چراکه مادر توان کافی برای خارجکردن طبیعی فرزند از شکمش را نداشته و در نتیجه این اتفاق، عصب دست بچه قطع و از ناحیه دست فلج شده است. او میگوید، اگر دخالت نمیکردند، این اتفاق میتوانست به مرگ مادر منجر شود.
یکی دیگر از متخصصان زنان و زایمان در اصفهان هم از تجربه کودکمادرهای دیگری در بیمارستان محل کارش میگوید: «ما در بیمارستانهای دولتی شاهد مواردی هستیم که دختری از پدر خودش حامله شده است. پدر و مادرش از هم جدا بودند و دختر برخی شبها به منزل پدرش میرفته که مورد آزار و خشونت جنسی قرار گرفته و باردار شده است.»
او درباره سرنوشت چنین کودکانی میگوید: «ما وظیفه پزشکی خودمان را انجام میدهیم اما این کودکان اغلب به بهزیستی منتقل میشوند و مسئله جدی در چنین موضوعاتی این است که مواردی از ایندست، جزو اسرار بیمار تلقی میشود و اگر به هر دلیلی بیمار بترسد و نخواهد این موضوع را به دیگران بگوید، پزشک موظف به رازداری است و امکان بازگو کردن آن را ندارد.»
یکی از دستیاران پزشکی زنان و زایمان در بیمارستانی در تهران هم از تجربه مواجهه با کودکمادرهای افغانستانی به «هممیهن» میگوید: «در بخش زنان و زایمان، ما زنان افغانستانی زیر ۱۸ سال زیادی داریم که باردارند و تعدادشان در یک یا دو سال اخیر بیشتر هم شده و بسیاری از آنها سن خیلی کمی دارند. در میان ایرانیها، کودکهمسرهای ترکمن و کُرد زیادی میبینیم که باردارند و سن خیلی کمی دارند. آنها عموماً از روند زایمان میترسند و با پرسنل درمان همراهی نمیکنند.»
ازدواج زودهنگام سبب بارداری زودهنگام میشود و درنتیجه کودکهمسرها از تحصیل محروم میشوند، همچنین از فرصتهای شغلی و امکان حضور در جامعه برای انجام هر نوع از فعالیتهای ورزشی، هنری و عملی و هر آنچه مربوط به تجربههای جمعی است. آنها در محیطهای بسته زندگی میکنند.
فاطیما باباخانی، موسس خانه امن مهر شمسآفرید در ارومیه، کودکهمسر را اینگونه تعریف میکند: «آنها زیر ۱۸ سال ازدواج کردند، تحصیلات کافی ندارند، در مناطق محروم، روستایی و مرزی زندگی میکنند، در شهرهای کمبرخوردار بودند و در خانوادههایی که تعداد فرزندان زیاد بوده و امکان تامین هزینههای مدرسه را نداشتند یا بهسبب اعتقادات و آیینهای خانوادگی، دختران در سنین پایین ازدواج میکردند.
برخی خواسته و برخی هم ناخواسته.» به باور باباخانی، نتیجه این مسئله این است که حقوق خودشان را نمیشناسند، خشونت را بهراحتی میپذیرند و بهسرعت برای آنها عادی میشود: «زمانی که قصه این زنان از سنین پایین با خشونت کلامی و روانی شروع میشود، رفتهرفته فضا برای خشونتهای فیزیکی شدیدتر مهیا میشود. ممکن است بهدلیل دسترسی به رسانه و فضای مجازی در برخی از موارد در سنین ۲۰ تا ۲۵ سال، تازه حداقلهایی از حقوق خودشان را بشناسند اما این موضوع اختلافها را شدیدتر میکند و بهتبعآن شکل خشونت هم شدیدتر میشود.
زیرا سالها فردی که کودکهمسر و کودکمادر است، تحت خشونت بوده و هیچ حامی نداشته و ترسهایش به او اجازه نداده در مقابل خشونت بایستند. زمانی هم که آگاه میشود و میخواهد علیه آن بایستد، خشونتگر نمیپذیرد. زیرا یک رویهای سالها در زندگی آنها طی شده و حالا برای مرد خشونتگر سخت است که بشنود مرا کتک نزن یا چیزی به اسم نفقه بده یا میخواهم چرخ خیاطی بگیرم و پارکینگ خانه را خیاطخانه کنم. مرد نمیپذیرد و حتی اگر زنان مهارتی داشته باشند و مرد احساس ترس کند که این مهارت یا منبع مالی میتواند برای بقای سلطه و کنترلش خطرآفرین باشد، همانجا آن را خفه میکند.»
باباخانی اولین قربانی کودکهمسری را عزتنفس آنها میداند: «وقتی یک زن عزتنفس نداشته باشد، استقلال مالی داشتن، رعایت کرامت انسانیاش، رعایت حداقلهای بهداشت جنسی و بارداری برای او یا دسترسی به غذا و آب سالم، همگی زیر سوال میروند. آمار آسیبها و عوارض کودکهمسری و کودکمادری قطعاً در اختیار دولت، مجلس و هر نهاد مربوط و غیرمربوط دیگری قرار گرفته است.
آنها بهتر از من و شما که دغدغهمند این حوزه هستیم، میدانند که وضعیت کودکهمسری در کشور به چه شکل است و آسیبهای آن چیست؟ ما تعداد زیادی کودکمادر داریم که به بیمارستان نمیرسند و بهدلیل ضعف جسمانی در زمان انتقال به بیمارستان یا حین زایمان، جانش را از دست میدهد یا پس از زایمان بهسبب افسردگی پس از زایمان، ممکن است خودکشی کند یا فرار کرده و خانه را ترک کند. زیرا آمادگی مادر شدن نداشته و با پدیدهای روبهروست که توان اداره آن را ندارد.»
زمانی همین زنان برای داشتن استانداردهای حداقلی در زندگیشان احساس نیاز میکنند، متوجه میشوند شأن و کرامت انسانی آنها در خانه رعایت نمیشود و در مقابل فرد زورگو یا خشونتگر میایستند. اما درست در همین نقطه است که خشونت، قدرت بیشتری پیدا میکند و ناامنی جانی ایجاد میشود. پس از آن، یکی از راهکارها مداخله اورژانس اجتماعی، پلیس و مراجعه به مراکز قضایی و خانههای امن است.
راهکاری که به گفته باباخانی، بسیار بهندرت رخ میدهد: «درصد خیلی ناچیزی از کودکهمسرها و زنانی که تحت خشونت شدیدند به اورژانس اجتماعی دسترسی دارند یا از وجود خانههای امن مطلعاند. تعداد کمی از آنها فرصت پناهبردن به این مراکز را دارند و تمام ساختهای نهادینهشده در زنان که در خانوادههای مردسالار وجود دارد، مانند زنجیر دور پای آنها گره خورده و فرهنگ، افکار و ترسهای مردسالارانه به آنها اجازه نمیدهد که حتی در مخیله خودشان به این فکر کنند که میتوانند به پلیس شکایت کنند.»
در این چرخه سیاستی و فرهنگی که کودکهمسرها و کودکمادرها را بازتولید میکند، درباره خطاهای پزشکی مانند فلج مغزی نوزاد، تنها این مسئله مورد توجه قرار میگیرد که متخصص زنان باید در زمان زودتری مادر را به اتاق عمل سزارین میرسانده و بر همین اساس هم متحمل دیههای سنگین میشوند. این درحالیاست که همان پزشک زنان و زایمان میتواند دور «زایمان» را یک خط قرمز بکشد و تنها به انجام عملهای زیبایی اکتفا کند.
عملهایی که نهتنها بیماران برای انجامش حاضرند هزینههای هنگفت بیش از ۲۰ میلیون تومانی بکنند، بلکه درنهایتِ آنها تعیین دیه هم در انتظار پزشک نیست و بدترین اتفاق، نارضایتی بیمار است. یکی از رزیدنتهای سال چهارم میگوید، از میان ۱۴ نفر آنها بیش از ۱۰ نفر میخواهند پس از پایان رزیدنتی فقط سراغ عملهای زیبایی بروند.
صدای بلند اعتراضها
صدای اعتراض دستیاران زنان و زایمان دانشگاه علوم پزشکی شیراز تاکنون حداقل دو بار چنان بلند شده که به گوش همه مسئولان درگیر در این حوزه رسیده است. دستیاران زنان و زایمان دانشگاه علوم پزشکی شیراز یکبار در سال ۹۸ و بار دیگر در تیرماه سال گذشته، همگی با هم دست از کار کشیدند و انصراف دادند. دلیل این انصراف جمعی «تصمیم غیرکارشناسی» مسئولان دانشگاه برای اضافهکردن یک بیمارستان دیگر به مجموعه بیمارستانهای تحت پوشش دستیاران زنان و زایمان بود. بعضی، راهحل مشکلاتی از این دست را افزایش ظرفیت متخصصان زنان و زایمان میدانند.
علاوه بر این، بار کاری سنگین و کشیکهای مکرر که در سال اول ممکن است به ۱۶ کشیک هم برسد، نشان میدهد که افزایش ظرفیت در این رشته ضرورت دارد. این درحالیاست که نهایتاً تعداد شیفت مجاز ۱۳ کشیک است. افزایش ظرفیتی که به گفته سعیدیان بهدلیل تکجنسیتیشدن این رشته بسیار سخت اتفاق میافتد: «محدودیتهای جنسیتی در پذیرش رشتههای تخصصی مانند زنان و زایمان بهطور واضح باعث چالش در تامین نیروی انسانی و افزایش فشار کاری روی نیمی از جامعه پزشکی شد.
بعد از انقلاب فرهنگی در حوزه علوم پزشکی، یکی از تغییرات بحثبرانگیز این بود که پذیرش مردان در رشته زنان و زایمان صفر شد و این همان دیدگاهی است که لباس عمل اسلامی را با بودجه سازمان تامین اجتماعی میخواهد اجرایی کند. مسئله نفوذ این تفکر خرافی در نهادهای تصمیمگیر کشور است. در شرایطی که تامین اجتماعی توان تامین بیمهشدگان و جامعه پزشکی را ندارد و حدود ۹۰ قلم دارو از شمول بیمه خارج شده، آقایان برای طراحی لباس عمل اسلامی، برنامهریزی میکنند.»
چرا دستیاری شغل نیست؟
تعریف دستیاری پزشکی در ایران با ابهامهای بسیاری مواجه است. از یکسو براساس قانون آنها باید تنها ۳۰ درصد بار کاری بیمارستان را متحمل شوند و بیشترین تاکید روی بحث آموزش در دوران دستیاری وجود دارد اما بهگفته کاظمی، رئیس انجمن متخصصان زنان و زایمان، در عمل، بیمارستانها را خودگردان کردند و هر تعداد پذیرشی که در بیمارستانهای دولتی میشود، باید توسط رزیدنتها انجام شود. آنچه دستیاران پزشکی بهویژه در تخصص زنان و زایمان تجربه میکنند، به دوش کشیدن بخش بزرگی از بار درمان بیمارستانهای دولتی- آموزشی است.
یکی از رزیدنتهای سابق بیمارستان امام حسین درباره شرایط کاری حاکم بر بیمارستان به «هممیهن» میگوید: «به ما میگفتند ساعت کاری تا ساعت چهارونیم بعدازظهر است اما گاهی تا ۸ شب هم در بیمارستان میماندیم. پیش میآمد که در سال اول یا دوم رزیدنتی، رزیدنت حتی نمیتوانست یکساعت بخوابد. در دوران رزیدنتی من روزهایی بود که حتی نمیتوانستم یکدقیقه بنشینم که استراحت کنم. حتی مواقعی بود که من ۱۸ ساعت دستشویی نرفته بودم. هیچ زمان استراحتی وجود نداشت. در آن بیمارستان آنقدر تعداد بیمار زیاد و تعداد رزیدنت کم است که همیشه با مشکل زمان روبهرو بودیم.»
مهدیار سعیدیان، فعال صنفی و رسانه حوزه پزشکی و سلامت هم از شغلنبودن دستیاری پزشکی در کشور انتقاد میکند و میگوید: «وزارت بهداشت، نیروی کار ارزان میخواهد که از آن بهرهکشی رایگان کند که هم نیروی درمانی باشد و هم سیاستهای استخدامی درباره آنها اعمال نشود. بیمههای رزیدنتی هم از سوی دانشگاههای علوم پزشکی تقبل میشود و آنها حداقلیترین پوشش بیمه را انتخاب میکنند.»
حمید یعقوبی، رئیس جمعیت علمی پیشگیری از خودکشی هم در گفتوگو با «هممیهن»، متولی شغلشدن دستیاری پزشکی را هیئتدولت میداند: «وزارت بهداشت به تنهایی نمیتواند آنها را استخدام کند و باید ردیف و پست شغلی داشته باشند؛ درنتیجه دولت باید برای بحث رزیدنتی فکری بکند.» به گفته او، شیفتهای طولانی، خستگی و کمخوابی خطا را بیشتر میکند و از سویدیگر، برخی از رزیدنتها بهدلیل مشکلات اقتصادی، شیفتهای اضافه هم میایستند و برای آنها پول دریافت میکنند، حمایت نمیشوند، استرس زیادی دارند و تمام این موارد امکان خطا را افزایش میدهد.
او بخشی از مشکلات را هم به ساختارهای درونی دستیاران مربوط میداند: «یک نظام دیکتاتوری در سطحبندی رزیدنتی حاکم است و سال اول، فشار زیادی روی آنهاست. سال بالاییها نسبت به سال پایینیها، برخوردهای بسیار سختگیرانهای را اعمال میکنند. درحالیکه همان رزیدنت سال بالایی هم تحت فشار اساتیدش است و اگر رزیدنت سال پایینی اعتراض هم بکند، ممکن است تجدیددوره شود یا ارتقای او با مشکل مواجه شود.» به باور او، این سیستم تربیت رزیدنت بسیار سختگیرانه و ناکارآمد است: «در دیگر مشاغل هم خودکشی اتفاق میافتد اما درباره رزیدنتها، قابل پیشگیری است بهشرطیکه سیستم تربیت رزیدنت در ایران بازنگری شود.»
راهکارهای مواجهه با مشکلات دستیاری پزشکی زنان و زایمان نیازمند توجه در چندین بُعد متفاوت است. رئیس انجمن متخصصان زنان و زایمان میگوید، چاره حل مشکلات رزیدنتها، افزایش ظرفیت رزیدنت نیست بلکه وظایف رزیدنت در سیستم درمانی باید تعریف داشته باشد. رزیدنتها در حال حاضر کار درمانی بیمارستانها را انجام میدهند، درصورتیکه رزیدنت نیرویی است که به بیمارستان میآید که آموزش ببیند. بار درمانی بیمارستانها نباید بر دوش رزیدنتها باشد. چاره کار در این است که تعداد متخصصان یک بیمارستان افزایش پیدا کند تا بار درمانی روی دوش رزیدنتها نیفتد. حالا چرا این کار را با رزیدنتها میکنند؛ چون آنها نیروهای ارزانی برای سیستم درمانیاند.
متخصصان زنان و زایمان از دولت میخواهند پزشکی را که زایمان طبیعی انجام میدهد، حمایت کند. یک متخصص زنان و زایمان در اصفهان در این باره میگوید: «ما دلمان میخواهد ارتباط مالی پزشک و بیمار بهطور کامل قطع شود. اما دولت باید از پزشکی که زایمان طبیعی انجام میدهد و برای ساعتهای طولانی بالای سر بیمار میماند، حمایت مالی کند. وقتی پزشک در بیمارستان حضور داشته، تمام مدت بالای سر مریض بوده و تمام اقدامات درمانی را انجام داده، دلیلی برای قصور خوردن او وجود ندارد.
اگر با پزشک تماس بگیرند و او سر وقت نرسد، قصور اتفاق افتاده اما اینکه هر اتفاقی در جریان زایمان برای بچه میافتد متخصص زنان مقصر شناخته میشود، این رشته را در دسته رشتههای با ریسک بالا قرار میدهد درحالیکه نهتنها ویزیت آن با یک ارتوپد فرقی ندارد بلکه دیه آن هم چندینبرابر است. بیمار میتواند در چهار مرجع متفاوت شکایتاش را ثبت کند. اگر در یکی نتیجه نگیرد، از مرجع دیگری اقدام میکند و این موضوع میتواند سالها پزشک را درگیر کند و هر جلسه آن شبیه به یک عمر میگذرد.»
برداشتن ممنوعیت حضور مردان در تخصص زنان و زایمان، یکی دیگر از خواستههای رزیدنتهاست. سعیدیان دراینباره میگوید: «اگر بخواهیم ایران را با دیگر کشورهای بزرگ اسلامی مانند ترکیه، مالزی و اندونزی مقایسه کنیم، هیچ محدودیتی در این کشورها برای پذیرش مردان در رشته زنان و زایمان وجود ندارد و ملاحظات منطقهای از طریق اخلاق پزشکی مدیریت میشود.
حتی در عربستان هم چنین ممنوعیتی برای حضور مردان در تخصص زنان و زایمان وجود ندارد. در فرهنگ عام کشور ما هم پزشکان مردی که پیش از انقلاب با تخصص زنان و زایمان در شهرهای بزرگ مانند تهران، مشهد و اصفهان شروع به فعالیت کردند، با اقبال عمومی روبهرو هستند و این نشان میدهد، استفاده از عنوان مردم برای محرومکردن نیمی از جمعیت برای تخصص زنان و زایمان، اشتباه است.»
در سالهای گذشته رشته زنان و زایمان متحمل بیشترین فشارهای ناشی از سیاست افزایش جمعیت بوده درحالیکه کمترین حمایتها را دریافت کرده و درنتیجه ادامه این روند، آمار مهاجرت پزشکان، افزایشی بیش از آنچه هست در پیش میگیرد. در آخرین گزارش سازمان بهداشت جهانی آمده است که ایران هفتمین رتبه را در رابطه با پزشکانی با ملیت متفاوت از مبدأ دارد./هم میهن

